Можно ли мяту при панкреатите: Мята при панкреатите поджелудочной железы и холецистите
Мята при панкреатите поджелудочной железы и холецистите
Автор Натали На чтение 5 мин. Просмотров 567 Опубликовано
Неправильное питание и частые стрессы вызывают такое опасное питание, как панкреатит. Для лечения патологии используются разнообразные лекарственные средства, а также травы. Многие люди используют мяту. В статье как раз поговорим о том, можно ли пить мяту при панкреатите.
Можно ли пить мяту при панкреатите
Мята при панкреатите применяется многими фитотерапевтами и целителями. Самой большой популярностью пользуется длиннолистая и перечная. Эти растения очень полезны, поэтому значимость трав трудно недооценить.
Несмотря на все преимущества, перед началом лечения нужно убедиться в отсутствии противопоказаний.
Консультация гастроэнтеролога обязательна.Как мята воздействует на организм при панкреатите
Мята при панкреатите помогает нормализовать работу органов ЖКТ:
- устраняет боль;
- снимает смазы;
- избавляет от неприятных ощущений в кишечнике.

Употребление мяты становится причиной повышения кислотности желудочного сока на фоне протекающих гастритов с нулевой или пониженной кислотностью. Это особенно важно, т.к. эти заболевания нередко протекают одновременно вместе с панкреатитом.
Уже через несколько дней после включения мяты в рацион нормализуется работа желудка и поджелудочной железы.
Мята оказывает регенерирующее воздействие и помогает воспаленным клеткам печени, желудка и поджелудочной железы восстановиться. По этим причинам мята при панкреатите так популярна.
Мята при остром панкреатите
Принимать траву при остром панкреатите можно после консультации с врачом. Это растение является главным компонентом в составе многих травяных сборов.
Это растение является главным компонентом в составе многих травяных сборов.
Взять по 30 гр мяту перечную, цветы бессмертника, полынь, семена фенхеля, траву тысячелистника. Залить крутым кипятком в объеме 1 л. Дать возможность настояться, после чего процедить. Пить по стакану перед едой.
Взять по 30 гр мяты перечной и корневищ валерианы, 20 г коры барбариса и цветков боярышника, залить кипящей водой в объеме 1 л, накрыть крышкой, дать возможность остыть при комнатной температуре. Пить по 100 мл два раза в день перед едой.
Можно ли есть арбуз при панкреатите, читайте на нашем сайте.
Использование в профилактических целях
Мята при панкреатите поджелудочной — отличное профилактическое средство. Врачи рекомендуют пить мятный чай в периоды ремиссии курсом по 50 дней не реже 2 раз в год. Сочетание лекарственного растения и строгой диеты в некоторых случаях поможет обойтись даже без приема медикаментозных препаратов.
Панкреатит — тяжелая патология.
Любое траволечение должно проводиться по согласованию и под контролем врача. Недопустимо заменять или полностью отказываться от лекарств на свое усмотрение.
Для профилактики обострения большой популярностью пользуется мелисса. Настои, приготовленные на ее основе, обладают следующими полезными свойствами:
- тонизирующим;
- дезинфицирующим;
- снижающими воспалительные процессы;
- спазмолитическими.
Мелиссу заваривают и настаивают, затем принимают перед едой. Желательно не кипятить эту траву, а ограничиваться обыкновенным завариванием. Это поможет получить с растения максимальную пользу.
Рецепты народных целителей
Чтобы мята при панкреатите поджелудочной железы оказала максимальный эффект, ее нужно правильно заваривать. Ниже представлены самые действенные рецепты народных целителей.
Мятный чай
В число самых эффективных средств для лечения панкреатита входит обычный мятный чай. Приготовить его очень просто:
- измельчить 5 листьев мяты;
- залить стаканом кипятка;
- через 30 сек.
 слить воду, затем еще раз залить траву водой и оставить настаиваться.
слить воду, затем еще раз залить траву водой и оставить настаиваться.
Чай будет готов через 20 минут. При отсутствии противопоказаний можно добавлять в него мед.
Отвар
Не менее эффективным является и отвар из данного растения, для приготовления которого необходимо:
- 1 ст. ложку сухой мяты залить 500 мл кипятка;
- прокипятить в кастрюле на протяжении 5 мин. на медленном огне;
- настоять 10-15 минут;
- процедить, пить 3 раза в день за 20 мин. до приема пищи.
Травяной сбор
Полезными свойствами для поджелудочной железы обладает мелисса. Она содержит сбалансированный состав минералов и витамин. Ниже представлен рецепт для избавления от воспалительного процесса в поджелудочной.
- Приготовить 1 чайную ложку мелиссы, душицы, перечной мяты. Залить 1 л крутого кипятка.
- Посуду плотно накрыть, дать возможность настояться в течение часа.
- Настой пить перед едой 3 раза в день.

Польза такого травяного настоя для поджелудочной железы заключается в его высокой результативности и быстроте действия.
Противопоказания
Мята при панкреатите не должна применяться в следующих случаях:
- аллергия на травы;
- панкреатит находится в стадии обострения.
Эти травы нужно принимать с осторожностью:
- при наличии других заболеваний;
- во время беременности и в период кормления грудью.
Мелиссу и мяту недопустимо принимать:
- детям до 3 лет;
- людям с низким давлением;
- людям с варикозным расширением вен.
Признаки передозировки
Несмотря на то, что мята — это натуральный продукт, полезный для поджелудочной железы, при неправильном применении она может оказать вред здоровью. Поэтому употреблять ее нужно в умеренных количествах.
При появлении одного или нескольких симптомов передозировки от приема лекарственного растения нужно отказаться.
- чрезмерная утомляемость;
- апатия;
- ощущение сильной боли в груди;
- низкое давление.
Выводы
Мы выяснили, можно ли пить мяту при панкреатите. Подведем итоги:
- Для лечения воспаления поджелудочной лучше всего помогает длиннолистая и перечная мята.
- Мяту можно употреблять во время ремиссии.
- Перед тем, как начать терапию, нужно убедиться в отсутствии противопоказаний.
7 трав при панкреатите.
 Чем помочь поджелудочной железе | Секреты здоровья и долголетия🍀
Чем помочь поджелудочной железе | Секреты здоровья и долголетия🍀Панкреатит – заболевание, при котором наблюдается воспаление поджелудочной железы. В результате ферменты не выбрасываются в двенадцатипёрстную кишку, а остаются в самой железе. В зависимости от характера течения различают острый и хронический панкреатит. Это серьёзное заболевание, требующее наблюдение врача.
Народная медицина не поможет избавиться от причин панкреатита. Самолечение может усугубить ситуацию. Травы пьют для профилактики и снятия болей. Предлагаем семь основных трав, которые в чистом виде и в сочетании с другими травами помогут нормализовать работу поджелудочной железы.
Травы при панкреатите1. Ромашка
Обладает противовоспалительными свойствами, снимает спазмы, защищает слизистую оболочку желудка. Ромашка справляется со многими расстройствами ЖКТ. Её можно пить как чай в чистом виде или включать в травяные сборы.
РомашкаСмешайте тысячелистник, календулу, ромашку в равных пропорциях (1,5 столовых ложек). Залейте 500 мл кипятка и настаивайте полчаса под крышкой. Выпивайте по 100 мл пять раз в день за 30 минут до еды.
Залейте 500 мл кипятка и настаивайте полчаса под крышкой. Выпивайте по 100 мл пять раз в день за 30 минут до еды.
2. Мята перечная
Ароматная мята снимает спазмы, успокаивает, тормозит развитие болезни. Траву можно класть в чай для аромата и терапевтического эффекта.
Мята перечнаяМята сочетается со зверобоем и пустырником:
1. Возьмите по 2 столовых ложек каждой травы
2. Залейте двумя стаканами воды.
3. Настаивайте полчаса на водяной бане.
Процеженный настой выпивайте по полстакана три раза в день за полчаса до еды.
3. Тысячелистник
Помогает работе поджелудочной железы, способствует оттоку желчи, оказывает противовоспалительное действие.
ТысячелистникЗаваривайте шесть грамм травы стаканом кипятка и выпивайте три раза в день перед едой. Также можно приготовить фитосбор:
1. Смешайте по чайной ложке тысячелистник, чистотел, календулу.
2. Залейте двумя стаканами кипятка.
3. Оставьте настаиваться на ночь.
Выпивайте одну треть стакана процеженного настоя за полчаса до еды.
4. Календула
Помогает восстановиться повреждённым тканям, оказывает противовоспалительное действие, предупреждает развитие желчнокаменной болезни.
Цветки календулыНастаивайте час две чайные ложки цветов календулы в 500 мл кипятка под крышкой. Выпивайте полстакана в течение дня: по столовой ложке за один раз.
5. Подорожник
Листья подорожника снимают боль, восстанавливает нормальный обмен веществ, борются с микробами.
ПодорожникЗалейте столовую ложку сухих листьев подорожника стаканом кипятка. Через час процедите и выпейте в три приёма в течение дня до еды.
Заваривайте в составе других трав:
1. Смешайте подорожник, календулу и пижму в равных пропорциях.
2. Одну чайную ложку смеси залейте стаканом кипятка.
3. Настаивайте два часа.
Выпивайте в течение дня 50 мл за полчаса до еды.
6. Бессмертник
Пахучие цветки помогают при обострении панкреатита. Их смешивают с ромашкой и полынью в равных пропорциях.
БессмертникТакже можно включить в травяной сбор:
- листья мяты перечной – 1 часть;
- кора крушины, пастушья сумка, льняные семена – по 2 части;
- цветки пижмы и зверобоя – по 3 части;
- корневища цикория и сухого черничного листа – по 4 части;
- пырей и крапива – по 5 частей;
- соцветия бессмертника – 7 частей;
Заваривайте две столовые ложки смеси двумя стаканами кипятка на ночь. Утром процедите и поделите на три части. Выпивайте в тёплом виде за полчаса до завтрака, обеда и ужина.
Утром процедите и поделите на три части. Выпивайте в тёплом виде за полчаса до завтрака, обеда и ужина.
7. Цикорий
Трава и корни этого растения помогают при расстройстве ЖКТ. Цикорий обладает желчегонным свойством и способен растворить небольшое количество камней.
ЦикорийХорошо помогает отвар при хроническом панкреатите:
1. Две чайные ложки измельчённого корня цикория залейте стаканом кипятка.
2. Поставьте на огонь и прокипятите пять минут.
3. Оставьте остывать.
Процеженный и охлаждённый отвар пить маленькими глотками в течение дня.
Также можно пить молотый обжаренный цикорий как заменитель кофе.
—
Читайте также:
📌 Целебная кора осины: настой почти от всех болезней
📌 Топ-10 мифов о сахарном диабете от главного эндокринолога Москвы
📌 Почему нужно есть имбирь каждый день
📌 Топ-10 продуктов для разжижения крови. Профилактика инфаркта и инсульта
📌 Иван-чай: можно ли его пить каждый день вместо обычного чая?
—
Ставьте лайк 👍 и подписывайтесь ❤️ на канал, если статья понравилась. Ещё больше полезных материалов вы найдёте на нашем сайте herbalpedia.ru.
Ещё больше полезных материалов вы найдёте на нашем сайте herbalpedia.ru.
Чай с мятой при панкреатите
Для восстановления естественной функции поджелудочной железы можно воспользоваться нетрадиционными методами медицины. Одним из эффективных средств при панкреатите являются рецепты отваров и настоев с применением перечной мяты. Содержащиеся в растении органические компоненты оказывают успокаивающий эффект на раздраженные клетки, снимают воспаление и нормализуют их функциональную активность.
Как влияет пряность на поджелудочную железу?
В норме поджелудочная железа синтезирует секрет, необходимый для ферментной обработки пищи и нейтрализации соляной кислоты. Вырабатываемый сок проходит через специальные протоки в двенадцатиперстную кишку. Нерациональное питание или злоупотребление гормональными медикаментами могут спровоцировать частичное или полное закрытие их просвета.В результате пищеварительные ферменты попадают обратно в поджелудочную железу, вызывая воспаление — панкреатит.
Для нормализации состояния поджелудочной железы назначают диетотерапию и прием медикаментов.
Усилить терапевтический эффект от лечебных мероприятий позволяет использование средств на основе полезных свойств мяты.
Польза
При регулярном применении мятных отваров и настоев наблюдается следующее положительное действие на клетки поджелудочной железы:
- снятие спазма гладкой мускулатуры органа — просветы желчных протоков раскрываются и выталкивают накопленный секрет;
- желчегонный эффект — нормализация перистальтики протоков;
- болеутоляющее действие;
- нормализация психоэмоционального состояния в условиях стресса от панкреатита.
Лекарственное растение помогает:
- Восстановить нормальную функцию паренхиматозного органа, ускоряет выведение шлаковых масс и токсичных соединений.
- Поджелудочная полностью очищается от застоявшихся остатков желчи.
- Перечная мята позволяет ускорить процесс регенерации тканей, поврежденных под действием пищеварительных ферментов.

- Активные растительные компоненты подавляют воспалительный процесс в органе.
- Не следует принимать мяту в детском возрасте. Она оказывает сильный успокаивающий эффект на центральную нервную систему, что может привести к нарушению цикла сна и бодрствования.
- Мужчинам в зрелом возрасте не рекомендуется злоупотреблять напитками на основе мяты. Седативный эффект, полученный от растения, может привести к развитию временной эректильной дисфункции и снижению либидо.
- Пряность во время беременности может спровоцировать развитие внутриутробных аномалий плода.

- Если женщина будет употреблять средства в период лактации, у новорожденного может развиться желудочно-кишечное расстройство.
Можно или нет использовать растение при болезни?
В зависимости от стадии патологического процесса пациенты должны строго придерживаться специальной диеты, принимать назначенные гастроэнтерологом препараты. В некоторых случаях назначается оперативное вмешательство, которое также оказывает влияние на питание больного. Поэтому прием средств нетрадиционной медицины на основе перечной мяты должен согласовываться с лечащим врачом.
В острой стадии
При остром панкреатите категорически запрещается лечение мятой. В данной форме патологического процесса развивается преждевременная активация поджелудочных ферментов, которые начинают переваривать клетки паренхиматозного органа. Раздражение провоцирует спазм желчных протоков, их просвет закрывается и желчь начинает скапливаться внутри поджелудочной. В результате наблюдается некроз и дистрофия мягких тканей.
В результате наблюдается некроз и дистрофия мягких тканей.
В хронической форме
Данная форма патологии характеризуется чередованием стадий ремиссии и обострения. В последнем случае запрещается применение любых методов нетрадиционной медицины. В период обострения назначается голодная диета и употребление только минеральной воды в течение 2-3 суток.Такие меры необходимы для подавления секреции поджелудочного сока. Мята может спровоцировать обратный процесс, что приведет к повышенной выработке ферментов пищеварения. В результате усиливается болевой синдром, ухудшается общее состояние пациента.
Использовать народное средство можно только при разрешении врача по прошествии 7 дней после начала обострения. В этот период достигается максимальный терапевтический эффект от приема медикаментов и спазм желчных протоков спадает. Для облегчения выработки и выведения желчи разрешается использовать небольшое количество мяты совместно с другими травяными сборами.
Для облегчения выработки и выведения желчи разрешается использовать небольшое количество мяты совместно с другими травяными сборами.
В стадии ремиссии
Применение средств нетрадиционной медицины на основе листьев перечной мяты возможен только на стадии ремиссии.
Народные средства на основе перечной мяты позволяют улучшить состояние органа, активизируют регенерацию поврежденных тканей.
Активные растительные компоненты устраняют воспаления, увеличивают период ремиссии, повышают эффективность препаратов.
Противопоказания
Существует ряд противопоказаний к применению перечной мяты во время панкреатита:
- индивидуальная непереносимость лекарственного растения;
- предрасположенность к развитию анафилактических реакций;
- прогрессирующий варикоз;
- высокий риск развития артериальной гипотензии;
- низкое кровяное давление;
- период лактации и беременности;
- детский возраст до 3 лет;
- гастрит, язвенно-эрозивные поражения желудочно-кишечного тракта;
- повышенная кислотность желудочного сока;
- бесплодие.

Где взять траву для употребления?
Для лечения панкреатита можно приобрести сухой сбор мятных листьев в аптеке или осуществить самостоятельную заготовку лекарственного растения.В случае решения о самостоятельной заготовке, потребуется собрать мяту вдали от сточных вод, городов, автомобильных трасс и промышленных заводов. Окружающая среда влияет не только на концентрацию полезных веществ в растении, но и на содержание в нем вредоносных, токсичных элементов.
Заготовка начинается в период цветения — с июня по июль:
- Мяту нужно срезать с помощью ножниц и промыть собранный материал в чистой воде.
- Для сушки необходимо подготовить место в тени на открытом воздухе — поставить стол, накрытый полотенцем или бумагой.
- Растение нужно периодически переворачивать.
- После высыхания мяту необходимо измельчить.
В качестве места хранения подойдут тканевые мешки, стеклянные банки или коробки из картона. Сухой сбор можно использовать в течение года.
Сухой сбор можно использовать в течение года.
Если период ремиссии наступил летом, то рекомендуется использовать растение в свежем виде.
Пошаговая инструкция: как употреблять?
Существуют различные рецепты приготовления средств на основе мяты. При панкреатите разрешается использовать 1-2 метода лечения. Перед приготовлением нужно проверять растение на наличие влаги и плесени. Необходимо использовать только высушенные листья без следов грибка.
Для приготовления мятного чая потребуется:- 4 измельченных мятных листьев или 1 ч. л. сухого сбора;
- 500 мл воды.
- 250 мл воды необходимо вскипятить и залить сухой сбор.
- Накрыть смесь крышкой и оставить на 30 секунд.
- По прошествии времени следует отфильтровать остатки перечной мяты от жидкости.
- После этого потребуется повторно залить их 250 мл вскипяченной воды, смесь должна настаиваться в течение 2-3 минут.
Перед применением следует дать чаю остыть. При отсутствии противопоказаний разрешается добавить в чай 1 ч. л. натурального меда.
При отсутствии противопоказаний разрешается добавить в чай 1 ч. л. натурального меда.
При поражении поджелудочной железы рекомендуется пить мятный чай за 20-30 минут до еды во время ремиссии. Растительные компоненты помогут активизировать работу органа и подготовить желчевыводящие пути к выработке пищеварительных ферментов. Напиток можно применять до периода обострения перед каждым приемом пищи.
Отвар
- 1 ст. л. высушенных и измельченных листьев мяты;
- 500 мл кипятка.
- Растительный ингредиент нужно залить горячей водой в кастрюле, закрыть крышкой и поставить на огонь.
- Смесь должна вариться в течение 10 минут, после чего ее нужно снять с плиты и дать настояться 15 минут.
- По прошествии времени нужно процедить жидкость и употреблять ее по полстакана за полчаса до приема пищи 3 раза в сутки.
Настой
Для приготовления настоя из перечной мяты потребуется:- 0,5 ч. л. сухого сбора;
- 500 мл воды.

- Высушенное растение нужно залить 250 мл кипятка в стеклянной банке.
- Емкость нужно закрыть крышкой и оставить на 2-3 минуты, по прошествии которых потребуется слить воду.
- Процедуру следует повторить с использованным сбором. При этом период настаивания необходимо увеличить до 30 минут.
Пить средство нужно по 100-150 мл в теплом виде перед едой 2 раза в сутки. В настой можно добавлять мед при отсутствии противопоказаний.
Рецепт при обострении
Во время периода обострения использовать мяту можно только после получения разрешения от лечащего врача. Для получения мягкого желчегонного действия необходимо подготовить следующие ингредиенты:
- 30 г корневища валерианы;
- 30 г перечной мяты;
- кора барбариса — 20 г;
- цветы боярышника — 20 г.
- Сухой сбор нужно тщательно перемешать и залить 1 л кипятка.
- Настаивать средство необходимо в течение 60 минут, по прошествии которых следует отфильтровать жидкость.

Готовый настой нужно употреблять по 100 мл 2 раза в день до обеда. Перед ужином следует медленно выпить 150 мл небольшими глотками.
Если состояние ухудшиться после применения мятного напитка, необходимо прекратить его дальнейшее использование до наступления ремиссии и обратиться за медицинской помощью.
Травяной сбор
Травяной сбор — ценнейшая кладезь витаминов и микроэлементов. Однако нельзя просто взять и собрать понравившиеся травы, чтобы получить действительно целебный напиток. В подборе трав существует система, которая помогает правильно сочетать сухие компоненты. Лучшим образом в этом разбираются конечно же врачи и фармацевты и мы ниже предлагаем одобренный врачами сбор.Для получения максимального эффекта от применения мяты следует смешать ее листья с другими лекарственными растения со схожим действием на поджелудочную железу. В список компонентов входят по 2 ч. л.:
Для приготовления средства необходимо:
- Смешать ингредиенты и полученную массу поместить в стеклянную банку, залив 500 мл кипятка.

- Емкость потребуется закрыть крышкой и поставить в теплое место на 30 минут.
Готовый настой разрешается принимать перед приемом пищи 3 раза в сутки во время всего периода ремиссии.
Рецепт при хронической форме
Для приготовления средства потребуется подготовить по 1 ч. л. следующих ингредиентов:
- мятных листьев;
- корня валерианы;
- полыни;
- березовых листьев;
- крапивы;
- травы горца;
- цветов календулы.
- 12 г сухого сбора нужно залить 350 мл воды и настаивать в течение 2,5 часа в теплом месте.
- После этого необходимо процедить жидкость.
Принимать средство по 100 мл в период ремиссии 4 раза в день перед едой. 200 мл настоя нужно выпить перед сном. Длительность лечения зависит от периода ремиссии.
Признаки передозировки
При злоупотреблении мятными средствами возможно появление симптомов передозировки:- болевой синдром в области сердца;
- чувство сжатия грудной клетки, нехватка воздуха;
- мышечная слабость;
- развитие артериальной гипотензии.

При развитии побочных эффектов нужно немедленно прекратить употребление мяты и обратиться за медицинской помощью.
Мята при панкреатите оказывает успокаивающий и противовоспалительный эффект на пораженную область поджелудочной железы. Активизируется регенерация тканей, восстанавливается их ферментативная функция. При этом следует получить разрешение на использование средств нетрадиционной медицины от лечащего врача. Специалист расскажет о совместимости мяты с принимаемыми медикаментами и поможет скорректировать диету.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Неправильное питание и частые стрессы вызывают такое опасное питание, как панкреатит. Для лечения патологии используются разнообразные лекарственные средства, а также травы. Многие люди используют мяту. В статье как раз поговорим о том, можно ли пить мяту при панкреатите.
Можно ли пить мяту при панкреатите
Мята при панкреатите применяется многими фитотерапевтами и целителями. Самой большой популярностью пользуется длиннолистая и перечная. Эти растения очень полезны, поэтому значимость трав трудно недооценить.
Самой большой популярностью пользуется длиннолистая и перечная. Эти растения очень полезны, поэтому значимость трав трудно недооценить.
Несмотря на все преимущества, перед началом лечения нужно убедиться в отсутствии противопоказаний. Консультация гастроэнтеролога обязательна.
Как мята воздействует на организм при панкреатите
Мята при панкреатите помогает нормализовать работу органов ЖКТ:
- устраняет боль;
- снимает смазы;
- избавляет от неприятных ощущений в кишечнике.
Употребление мяты становится причиной повышения кислотности желудочного сока на фоне протекающих гастритов с нулевой или пониженной кислотностью. Это особенно важно, т.к. эти заболевания нередко протекают одновременно вместе с панкреатитом.
Уже через несколько дней после включения мяты в рацион нормализуется работа желудка и поджелудочной железы.
Мята оказывает регенерирующее воздействие и помогает воспаленным клеткам печени, желудка и поджелудочной железы восстановиться. По этим причинам мята при панкреатите так популярна.
По этим причинам мята при панкреатите так популярна.
Мята при остром панкреатите
Принимать траву при остром панкреатите можно после консультации с врачом. Это растение является главным компонентом в составе многих травяных сборов.
Взять по 30 гр мяту перечную, цветы бессмертника, полынь, семена фенхеля, траву тысячелистника. Залить крутым кипятком в объеме 1 л. Дать возможность настояться, после чего процедить. Пить по стакану перед едой.
Взять по 30 гр мяты перечной и корневищ валерианы, 20 г коры барбариса и цветков боярышника, залить кипящей водой в объеме 1 л, накрыть крышкой, дать возможность остыть при комнатной температуре. Пить по 100 мл два раза в день перед едой.
Использование в профилактических целях
Мята при панкреатите поджелудочной — отличное профилактическое средство. Врачи рекомендуют пить мятный чай в периоды ремиссии курсом по 50 дней не реже 2 раз в год. Сочетание лекарственного растения и строгой диеты в некоторых случаях поможет обойтись даже без приема медикаментозных препаратов.
Панкреатит — тяжелая патология. Любое траволечение должно проводиться по согласованию и под контролем врача. Недопустимо заменять или полностью отказываться от лекарств на свое усмотрение.
Для профилактики обострения большой популярностью пользуется мелисса. Настои, приготовленные на ее основе, обладают следующими полезными свойствами:
- тонизирующим;
- дезинфицирующим;
- снижающими воспалительные процессы;
- спазмолитическими.
Мелиссу заваривают и настаивают, затем принимают перед едой. Желательно не кипятить эту траву, а ограничиваться обыкновенным завариванием. Это поможет получить с растения максимальную пользу.
Рецепты народных целителей
Чтобы мята при панкреатите поджелудочной железы оказала максимальный эффект, ее нужно правильно заваривать. Ниже представлены самые действенные рецепты народных целителей.
Мятный чай
В число самых эффективных средств для лечения панкреатита входит обычный мятный чай. Приготовить его очень просто:
Приготовить его очень просто:
- измельчить 5 листьев мяты;
- залить стаканом кипятка;
- через 30 сек. слить воду, затем еще раз залить траву водой и оставить настаиваться.
Чай будет готов через 20 минут. При отсутствии противопоказаний можно добавлять в него мед.
Отвар
Не менее эффективным является и отвар из данного растения, для приготовления которого необходимо:
- 1 ст. ложку сухой мяты залить 500 мл кипятка;
- прокипятить в кастрюле на протяжении 5 мин. на медленном огне;
- настоять 10-15 минут;
- процедить, пить 3 раза в день за 20 мин. до приема пищи.
Травяной сбор
Полезными свойствами для поджелудочной железы обладает мелисса. Она содержит сбалансированный состав минералов и витамин. Ниже представлен рецепт для избавления от воспалительного процесса в поджелудочной.
- Приготовить 1 чайную ложку мелиссы, душицы, перечной мяты. Залить 1 л крутого кипятка.
- Посуду плотно накрыть, дать возможность настояться в течение часа.

- Настой пить перед едой 3 раза в день.
Польза такого травяного настоя для поджелудочной железы заключается в его высокой результативности и быстроте действия.
Противопоказания
Мята при панкреатите не должна применяться в следующих случаях:
- аллергия на травы;
- панкреатит находится в стадии обострения.
Эти травы нужно принимать с осторожностью:
- при наличии других заболеваний;
- во время беременности и в период кормления грудью.
Мелиссу и мяту недопустимо принимать:
- детям до 3 лет;
- людям с низким давлением;
- людям с варикозным расширением вен.
Признаки передозировки
Несмотря на то, что мята — это натуральный продукт, полезный для поджелудочной железы, при неправильном применении она может оказать вред здоровью. Поэтому употреблять ее нужно в умеренных количествах.
При появлении одного или нескольких симптомов передозировки от приема лекарственного растения нужно отказаться.
- чрезмерная утомляемость;
- апатия;
- ощущение сильной боли в груди;
- низкое давление.
Выводы
Мы выяснили, можно ли пить мяту при панкреатите. Подведем итоги:
- Для лечения воспаления поджелудочной лучше всего помогает длиннолистая и перечная мята.
- Мяту можно употреблять во время ремиссии.
- Перед тем, как начать терапию, нужно убедиться в отсутствии противопоказаний.
Среди самых распространенных заболеваний на сегодня числится панкреатит. По статистике, почти каждый третий знает об этом заболевании не понаслышке. Причин, которые вызывают развитие болезни, много. Это и наследственность, и неправильно организованное питание, злоупотребление алкоголем, вредные продукты (копчености, мучное и т. д.).
В зависимости от формы панкреатита, врачи назначают различное лечение, но в любом случае больному всегда будет предписываться определенная диета. Ведь от правильного питания очень многое зависит в процессе выздоровления больного. Кроме традиционных лекарственных средств, для лечения часто используют разные травы и сборы. На их основе готовят отвары, различные настои и чаи.
Кроме традиционных лекарственных средств, для лечения часто используют разные травы и сборы. На их основе готовят отвары, различные настои и чаи.
Одной из самых часто употребляемых в лекарственных целях травой является мята перечная, ведь она может похвастаться успокаивающим и противовоспалительным эффектом. Кроме перечисленных качеств, мята еще способна снимать болевой синдром.
Мята при панкреатите
Самым распространенным применением мяты при панкреатите будет употребление чая. Принимать данный напиток рекомендуется за тридцать минут до еды, пить чай надо в теплом виде. На один раз выпивать следует не более 200 мл.
Приготовить мятный чай рекомендуется определенным способом. Половину столовой ложки перечной мяты надо залить 230 мл кипятка. После этого оставить на десять минут чай настояться, далее процедить его и начинать пить, как было сказано выше, за полчаса до приема пищи. Мятный чай обладает очень нужным при панкреатите противовоспалительным эффектом. Принимать этот напиток можно при разных этапах болезни. Именно поэтому многие врачи очень часто назначают мятный чай, как профилактическое средство при разных проблемах ЖКТ.
Именно поэтому многие врачи очень часто назначают мятный чай, как профилактическое средство при разных проблемах ЖКТ.
Кроме этого мята перечная очень часто встречается в составе разных спазмолитических и болеутоляющих сборов. При панкреатите эффективным будет сбор на основе мяты, ромашки и укропа. Для приготовления данного напитка следует взять три части мяты перечной и по одной части семян укропа и ромашки аптечной. Все выше названные ингредиенты надо смешать, после чего залить литром кипятка. Далее сбор надо оставить на сутки в прохладном месте настаиваться, а потом процедить. Данный сбор рекомендуется пить тогда, когда появляются первые болевые ощущения. На прием не более 200 мл. Настой трав надо хранить в холодильнике не больше семи дней, в дальнейшем напиток теряет свои лечебные качества.
Если же панкреатит хронический, то полезно будет начать принимать отвар, в составе которого кроме мяты будет зверобой, полынь и календула. Для настоя надо взять 100 г мяты перечной, 200 г зверобоя, 50 г полыни и 200 г календулы. Все перечисленные травы надо залить одним литром холодной воды, после чего довести смесь до кипения. Далее настой оставляют на десять минут томиться, после чего процеживают и начинают пить перед употреблением пищи. Данный травяной отвар рекомендуется пить курсами продолжительностью в две недели. После приема отвара следует на месяц делать перерыв. Такой травяной настой будет оказывать отличное профилактическое действие.
Все перечисленные травы надо залить одним литром холодной воды, после чего довести смесь до кипения. Далее настой оставляют на десять минут томиться, после чего процеживают и начинают пить перед употреблением пищи. Данный травяной отвар рекомендуется пить курсами продолжительностью в две недели. После приема отвара следует на месяц делать перерыв. Такой травяной настой будет оказывать отличное профилактическое действие.
Помощь чая при панкреатите | Обзор от PodariChai.ru
Мы любим ароматный чай за его вкус и аромат. Как приятно выпить чашку горячего напитка с любимыми конфетами или пирожными. При этом в чайных листьях содержится много полезных веществ, и он может выступать в качестве целебного напитка. Рассмотрим, как употребляют чай при панкреатите.
Что такое панкреатит
Так называется воспаление поджелудочной железы. Функции этого органа важны для нормального пищеварительного процесса: железа выделяет ферменты, помогающие пище хорошо перевариваться. При воспалении поджелудочной ее клетки разрушаются и ферменты попадают в кровь, вызывая острую боль.
При воспалении поджелудочной ее клетки разрушаются и ферменты попадают в кровь, вызывая острую боль.
При лечении заболевания необходимо соблюдать строгую диету. Из рациона должен быть исключен весь алкоголь, а вот чай разных видов и сортов, наоборот, будет полезен для желудка, подтверждают диетологи.
Зеленый чай
Содержит полезные вещества, помогающие уменьшить проявления болезни. Танины оказывают противовоспалительное действие, антиоксиданты препятствуют окислению.
Особенно полезен при лечении панкреатита зеленый чай. Напиток оказывает благотворное действие на весь желудочно-кишечный тракт. Он способствует выводу вредных веществ из организма, регулирует уровень сахара в крови.
Фиточай
При панкреатите полезен будет травяной сбор из целебных растений, который рекомендуют принимать теплым за 15 минут до еды примерно 100 мл. Определенные компоненты, содержащиеся в фиточае, активируют выработку необходимых ферментов поджелудочной железы, стабилизируют пищеварение. Какие компоненты должны содержаться в травяном напитке, узнайте у специалистов.
Какие компоненты должны содержаться в травяном напитке, узнайте у специалистов.
Иван-чай
Этот напиток давно известен в народной медицине благодаря своему эффективному антиоксидантному действию. Он полезен для профилактики воспаления тканей поджелудочной железы, повышает упругость стенок сосудов, обладает регенерирующими, антибактериальными свойствами.
Особенности употребления
Употреблять чаи рекомендовано в первой половине дня из-за их тонизирующего эффекта. Выбирать лучше чистые сорта, без ароматических добавок. Сахар в чай добавлять тоже не рекомендовано, лучше заменить его медом. Слишком крепко заваренный напиток провоцирует образование новых ферментов, что усиливает воспаление. Черный чай не рекомендовано пить в период обострений. При лечении панкреатита его вообще рекомендуется делать более слабым, чем обычно. Также не стоит добавлять в напиток лимон и имбирь.
Перед приемом иван-чая и травяных напитков стоит получить предварительную консультацию врача об их совместимости с лекарственными средствами. А мы желаем не болеть и наслаждаться любимым чаем исключительно в удовольствие.
А мы желаем не болеть и наслаждаться любимым чаем исключительно в удовольствие.
Зеленый чай
Фиточай
Иван-чай
названия трав, лечебные свойства и рецепты народной медицины
Панкреатит – это сложная и трудноизлечимая патология поджелудочной железы, препятствующая нормальной функциональности пищеварительного тракта, и часто вовлекающая в воспалительный процесс близлежащие органы. Лечение заболевания занимает много месяцев и может растянуться на годы, поэтому часто одних химических препаратов для поддержания организма в тонусе недостаточно. Народная медицина обладает огромным опытом по купированию болевых и воспалительных симптомов панкреатита и предлагает множество вариантов решения этой проблемы.
Травяной сбор при панкреатите и холецистите
Естественным осложнением запущенного панкреатита является холецистит – воспаление желчного пузыря, общий проток которого расположен вплотную с протоком поджелудочной железы. При подтверждении такого диагноза традиционное лечение принимает двойственный характер, а обычный для панкреатита фитокомплекс подбирается с учетом необходимости желчегонного действия.
Чтобы приготовить травяной сбор при панкреатите, осложненном холециститом, нужно:
- Взять по чайной ложке листьев мяты, череды и столько же измельченных корневищ девясила.
- Заварить смесь 1 литром кипящей воды и выдержать в тепле 8–10 часов.
- Процеженный и перелитый в стеклянную посуду настой убирают в холодильник.
- Принимают лекарство по 80 мл два раза в день до еды.
Принимается желчегонный сбор трав при панкреатите любого (острого или хронического) характера, однако при обнаружении конкрементов в желчном пузыре состав смеси должен быть пересмотрен.
Тибетский желчегонный чай
Тибетский чай от проблем с поджелудочной железой получил свое распространение благодаря доступности компонентов и уникальному свойству оздоравливать организм в целом. Благодаря регулярному употреблению тибетского чая нормализуется обмен веществ, улучшается моторика кишечника и желчного пузыря.
Можно купить данный травяной сбор при панкреатите в аптеке или сделать самостоятельно:
- Смешать в одной емкости по 100 г каждого компонента: травы бессмертника, листьев зверобоя, березовых почек и цветков ромашки.

- Все сухие травы следует истолочь в ступке до порошкообразного состояния и пересыпать в стеклянную банку.
- Каждый вечер нужно заваривать 1 ст. ложку полученного состава стаканом кипящей воды и убирать в тепло на 2–3 часа.
- Чай процеживают, добавляют в него половину ложечки меда и выпивают его маленькими глотками после ужина.
Тибетский чай разумно принимать не только во время обострения панкреатита, но и в периоды ремиссии с целью профилактики острого состояния.
Популярные аптечные сборы
Среди аптечных травяных сборов при панкреатите самыми известными считаются «Сбор № 213» и «Елань», которые можно приобрести в готовом виде или сделать самому. Все травы для лечебных смесей покупаются по отдельности в сухом виде или заготавливаются заранее, в соответствии с правилами сбора и хранения:
- Травяной сбор № 213 при панкреатите составляется из следующих компонентов, взятых поровну: хвощ полевой, ромашка аптечная, репейник, корень девясила, полынь горькая, цветки календулы, шалфей, череда.
 Травы смешивают, толкут в ступке и убирают на хранение в темное место. Ежедневно из банки берут 2 ст. ложки смеси, заваривают их 450 мл кипятка и держат на медленном огне 10–12 минут. Готовый процеженный настой делят на 3 части и выпивают перед основными приемами пищи.
Травы смешивают, толкут в ступке и убирают на хранение в темное место. Ежедневно из банки берут 2 ст. ложки смеси, заваривают их 450 мл кипятка и держат на медленном огне 10–12 минут. Готовый процеженный настой делят на 3 части и выпивают перед основными приемами пищи. - Травяной сбор при панкреатите «Елань» готовится из следующих ингредиентов, взятых поровну: листья мяты, цветки ромашки, корень лопуха, зверобой и лист подорожника. Три столовых ложки этой смеси заваривают 0,5 литрами горячей воды и прогревают на бане около 15 минут. Полученный раствор процеживают и выпивают в течение дня, разделив все количество на 3–5 порций.
Курс лечения любым из предложенных аптечных травяных сборов при панкреатите составляет от 2 до 3 месяцев. При необходимости лечение повторяют.
Травяные сборы при обострениях панкреатита
Обезболивающие препараты и спазмолитики, назначаемые врачом, нельзя принимать долго из-за их губительного воздействия на печень, однако острое состояние панкреатита вынуждает человека пользоваться и тем и другим в больших количествах. Существенно снизить дозы сильнодействующих медикаментов можно, используя один из рецептов народной медицины, обладающий схожим действием.
Существенно снизить дозы сильнодействующих медикаментов можно, используя один из рецептов народной медицины, обладающий схожим действием.
Рецепты домашних сборов трав при панкреатите:
- Взять по 1 ч. ложке мать-и-мачехи и корня девясила и заварить смесь 250 мл кипятка. Раствор укутывают и настаивают полчаса, после чего процеживают и делят жидкость на 3 порции. В течение дня настой выпивают и делают так весь месяц.
- На дно заварочного чайника насыпать половину чайной ложки любого зеленого чая без ароматических добавок и 2 ч. ложки сухих ягод шиповника, заварить все 450 мл кипящей воды и настоять, как обычный чай. Пить настой можно до 3 раз в день по маленькой чашечке.
Отличительная черта домашних средств, применяемых при остром панкреатите, заключается в том, что их необходимо употреблять даже после того, как критический период сменится более мягким.
Лечение хронического панкреатита
При хроническом панкреатите либо в периоды затухания острой фазы заболевания актуальны средства, обеспечивающие ускорение регенерационных процессов в тканях органов. В домашних условиях можно создать сбор, который отлично справляется с этой задачей. В его состав входит:
В домашних условиях можно создать сбор, который отлично справляется с этой задачей. В его состав входит:
- чистотел;
- анис;
- кукурузные рыльца;
- корень одуванчика;
- горец птичий;
- зверобой;
- цветки фиалки.
Все травы берутся в высушенном виде и в равном количестве. Для ежедневного заваривания лечебного чая 2 ст. ложки смеси заливают стаканом кипятка, полчаса настаивают и затем выпивают по 200 мл 3 раза/день перед основными приемами пищи.
Помощь при реактивном панкреатите
Реактивный панкреатит — это специфическое болезненное состояние, вызванное осложнением патологий других органов пищеварительной системы, и перекинувшееся на поджелудочную железу в виде острого воспаления.
Травяной сбор при панкреатите поджелудочной железы, осложненном возвратным механизмом:
- Смешать взятые по 50 г травы мяты, зверобоя и пустырника и залить их круто кипящей водой по плечики полулитровой банки.
- После получасового настаивания кастрюлю с жидкостью на самом медленном огне выдерживают до закипания, после чего вновь 30 минут настаивают под крышкой.

- Готовый отвар процеживают.
Полученное лекарство пьют по 100 мл каждое утро перед завтраком в течение 10–14 дней.
Польза мяты при панкреатите
Травяные сборы при панкреатите часто содержат листья мяты, как элемент обеззараживающего и регенерационного действия. Траву можно использовать и в свежем виде, но в народных рецептурах чаще приводится вес сушеной зелени. Если сравнивать объемы сырья, то на 4 крупных листка свежесобранной мяты приходится 0,5 ч. ложки высушенного аптечного средства.
Рецепт сборного настоя с мятой:
- Смешать в одной посуде 30 г мяты, 20 г бессмертника, 20 г тысячелистника, 15 г полыни горькой, 15 г семян фенхеля.
- Заварить сухую смесь литром кипятка, укутать емкость и убрать на 1 час для настаивания.
- Процедить настой и перелить в стеклянную банку с крышкой.
- Принимать лекарство нужно по трети стакана 4 р/день, незадолго до еды.
При повышении дозировки мята может оказывать раздражающее действие на пищеварительный тракт, а также вызвать боли в сердце, одышку, понижение давления.
Ромашка
Ромашку, заваренную в чистом виде, можно пить при любых формах и на любой стадии панкреатита. Ярче всего ее регенерационные и защитные свойства проявляются во время агрессивной медикаментозной терапии, когда стенки слизистых органов ослаблены, а функции кишечника серьезно нарушаются.
Пример сбора с ромашкой:
- Соединить в одной посуде взятые по 2 ст. ложки ромашки и зверобоя, по 1 ст. ложке листьев подорожника и травы жаблика, по 1 ч. ложке (с горкой) полыни горькой и тысячелистника.
- Переложить 1 ст. ложку перемешанных трав в литровый термос и наполовину заполнить его кипятком.
- Настоять около получаса и отфильтровать через марлю.
- Пить раствор положено в течение трех недель непрерывно по 100 мл 3 р/день.
В составе сбора трав при панкреатите поджелудочной железы ромашка усиливает действие остальных компонентов и купирует побочные действия растений, имеющих негативное влияние на желудок.
Польза зверобоя
Применение зверобоя продырявленного почти не имеет противопоказаний и чаще всего назначается, когда заболевание спровоцировано прогрессирующим алкоголизмом или ферментной недостаточностью в поджелудочной железе. Поскольку стрессы и упадочное состояние духа пациента не способствуют быстрому выздоровлению, зверобой иногда включают в состав сборов ради его успокаивающего действия.
Поскольку стрессы и упадочное состояние духа пациента не способствуют быстрому выздоровлению, зверобой иногда включают в состав сборов ради его успокаивающего действия.
Лучше всего готовый травяной сбор при панкреатите купить в аптеке, но при наличии свободного времени сухую смесь можно сделать самостоятельно.
Рецепты, в составе которых есть зверобой:
- Смешать по 25 г зверобоя и пустырника, добавить 40 г бессмертника. Две ч. ложки сухого сбора заварить 250 мл крутого кипятка и настоять в закрытой посуде 1 час. Настой положено пить перед всеми основными приемами пищи по полному стакану в течение всего месяца.
- Взять по 1 ст. ложке каждого компонента: зверобоя, шалфея, полыни и хвоща. Заварить смесь 6 стаканами кипящей воды и убрать в сторону до полного остывания. Процеженный раствор принимают по 180 мл 3 р/день до принятия пищи.
Гипертоникам следует принимать зверобой с большой осторожностью, поскольку даже однократный прием этого природного лекарства может спровоцировать сильное повышение артериального давления.
Лабазник при панкреатите
Лабазник (таволга) нечасто встречается в составе сборов для терапии поджелудочной, но эту травку желательно держать про запас всем, кто уже сталкивался с приступами острого панкреатита. Лабазник – уникальное природное обезболивающее средство, купирующее боль в поджелудочной в течение пары часов после употребления настоя.
Рецепт лекарственного сбора при панкреатите:
- Три ч. ложки высушенной таволги истолочь в ступке до порошкообразного состояния.
- Переложить траву в стеклянную банку, добавить туда по щепотке цветков календулы и березовых листьев.
- Залить смесь 250 мл горячей (около 70 °C) воды.
- Банку укутать и оставить на 8 часов для настаивания.
- Готовое лекарство отфильтровать через марлю и выпить за 1 день перед основными приемами пищи.
В составе таволги содержится незначительное количество токсичных веществ, поэтому она считается безопасной для большинства категорий пациентов, однако средство с ним не рекомендуют употреблять беременным или кормящим женщинам, детям до 12 лет.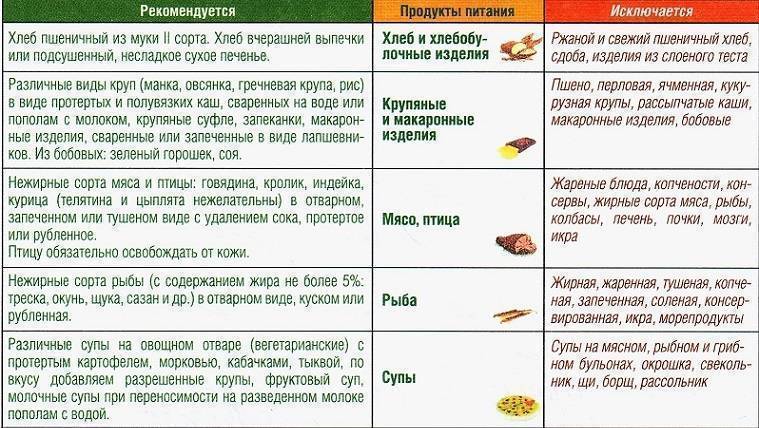 С осторожностью следует пить настой людям, страдающим запорами.
С осторожностью следует пить настой людям, страдающим запорами.
Красная бузина от панкреатита
В цветках красной бузины находится много природных эфиров, которые регулируют кислотность пищеварительного тракта, стимулируют ферментообразование в поджелудочной железе и улучшают кишечную микрофлору. Красную бузину нельзя использовать в свежем виде, поскольку она очень ядовита, однако высушенные соцветия и плоды при разумном использовании полностью безопасны.
Как приготовить домашнее средство от панкреатита:
- Столовую ложку соцветий растения ссыпают в термос и заваривают четвертью литра кипятка.
- Настой выдерживают 2 часа, после чего процеживают.
- Готовый напиток переливают в стеклянную банку и впоследствии пьют, как чай, по 60–80 мл 3 р/день.
Настойку с красной бузиной пьют непродолжительными курсами до 10 дней, затем выдерживают недельную паузу и по необходимости повторяют курс.
Запрещенные травы
Травяные сборы, которые можно купить в аптеке, всегда соответствуют терапевтическим требованиям по составу и дозировкам компонентов. При самостоятельном смешивании растений все эти особенности приходится учитывать и регулировать своими силами.
При самостоятельном смешивании растений все эти особенности приходится учитывать и регулировать своими силами.
Каких компонентов не должно оказаться в составе лечебного сбора при панкреатите:
- липового цвета;
- травы цикория;
- корня пустырника;
- смородинового листа;
- корня одуванчика.
Строго запрещается принимать любые настойки, приготовленные на спирту, добавлять в лекарственные отвары эфирные масла или сушеные корки цитрусовых. Следует помнить, что любое вспомогательное лечение, которым и является фитотерапия, должно гармонично вписываться в терапевтическую схему, обозначенную врачом.
Хронический панкреатит — Государственное бюджетное учреждение здравоохранения Ярославской области «Областная клиническая больница»
Под хроническим панкреатитом в медицине понимают воспалительное заболевание поджелудочной железы.
Среди причин, приводящих к его развитию, следует отметить, в первую очередь, алкоголизм, неправильное питание, заболевание желчного пузыря, желчных путей, желудка, 12-перстной кишки, вирусные инфекции (гепатит, эпидемический паротит, более известный как свинка и др. ), а также прием некоторых медикаментов (сульфаниламиды, фуросемид, индометацин, бруфен, парацетамол, тетрациклин и др.). При неправильном и несвоевременном лечении острого панкреатита он также может перейти в хронический, т.е. воспалительный процесс в поджелудочной железе будет протекать длительно, практически пожизненно, но с разной степенью активности, поэтому основная задача лечения ХП – предупреждение активизации воспаления, т.е. обострения заболевания. Вне периодов обострения ХП может ничем себя не проявлять, т.е. больной, страдающий им, чувствует себя практически здоровым человеком, но при этом должен строго выполнять врачебные рекомендации, чтобы не допустить возникновения обострения болезни.
), а также прием некоторых медикаментов (сульфаниламиды, фуросемид, индометацин, бруфен, парацетамол, тетрациклин и др.). При неправильном и несвоевременном лечении острого панкреатита он также может перейти в хронический, т.е. воспалительный процесс в поджелудочной железе будет протекать длительно, практически пожизненно, но с разной степенью активности, поэтому основная задача лечения ХП – предупреждение активизации воспаления, т.е. обострения заболевания. Вне периодов обострения ХП может ничем себя не проявлять, т.е. больной, страдающий им, чувствует себя практически здоровым человеком, но при этом должен строго выполнять врачебные рекомендации, чтобы не допустить возникновения обострения болезни.
Первым признаком начинающегося обострения ХП является боль, поводом к возникновению которой могут быть погрешности в диете, прием алкоголя. Чаще боль возникает через 40-60 минут после обильной, особенно жирной, острой еды, и сохраняется 0,5-3 часа. Реже боль возникает рано, в процессе еды, нередко имеет острый характер. Боль часто возникает после употребления холодных, шипучих напитков (шампанское, газированная вода и др.), крепких вин. Нередки головные боли, возникающие через 4-6 часов после еды, а иногда и утром. Боль локализируется в верхней половине живота, причем может ощущаться и в правой, и в левой его половине, и в центре. Часто она ощущается и в спине, в связи с чем характер становится «опоясывающим».
Боль часто возникает после употребления холодных, шипучих напитков (шампанское, газированная вода и др.), крепких вин. Нередки головные боли, возникающие через 4-6 часов после еды, а иногда и утром. Боль локализируется в верхней половине живота, причем может ощущаться и в правой, и в левой его половине, и в центре. Часто она ощущается и в спине, в связи с чем характер становится «опоясывающим».
Помимо боли в период обострения ХП наблюдаются и другие признаки, свидетельствующие о неблагополучии со стороны желудочно-кишечного тракта. К ним относится тошнота, рвота, отрыжка, изжога, повышенное слюноотделение, метеоризм, потеря аппетита, отвращение к жирной пище. Весьма характерен понос. При своевременно начатом и адекватном лечении он обычно кратковременный (1-5 дней), стул обильный, кашицеобразный, зловонный, с жирным блеском, плохо смывается с унитаза. Понос нередко сменяется запором. Может наблюдаться исхудание.
В случае появления перечисленных признаков обострения заболевания необходимо незамедлительно обратиться за помощь к врачу. Лечение обострений ХП лучше проводить в условиях больницы, где возможно обеспечить не только необходимое медикаментозное лечение, но и рациональную диету и режим. Кроме того, в условиях больницы есть возможность провести всестороннее обследование для уточнения активности воспалительного процесса в поджелудочной железе и степени нарушения ее функций.
Лечение обострений ХП лучше проводить в условиях больницы, где возможно обеспечить не только необходимое медикаментозное лечение, но и рациональную диету и режим. Кроме того, в условиях больницы есть возможность провести всестороннее обследование для уточнения активности воспалительного процесса в поджелудочной железе и степени нарушения ее функций.
Какие же рекомендации можно дать больному ХП, чтобы избежать обострений болезни?
· Во-первых, это тщательное наблюдение диетического режима. Категорически запрещается употребление алкоголя, жирной пищи (особенно тугоплавких жиров), мясных и рыбных бульонов, острых супов, мороженого, кофе, какао, шоколада, бобов, гороха, щавеля, шпината, редиса, грибов, кислых сортов яблок (антоновка), лимонов, клюквы, вишни, смородины, кислых фруктовых соков, газированных напитков (особенно холодных, шипучих), кваса, изделий из сдобного теста (особенно свежего теплого хлеба), солений, маринадов, копченостей, консервов. Пищу рекомендуется обогащать творогом, нежирными сортами мяса и рыбы, гречневой и овсяной крупами. Необходимо ограничить поваренную соль.
Необходимо ограничить поваренную соль.
· Помимо соблюдения диеты желателен прием ферментных препаратов (фестал, дигестал, панзинорм, мезим-форте, солизим, энзистал, панкреатин и др.). Обычно рекомендуется их по 1-2 таблетки 3-4 раза в день сразу после еды. При легких формах заболевания достаточно ограничиться однократным приемом ферментов после завтрака. Продолжительность приема ферментных препаратов от 1-го до6-ти месяцев в году, а иногда и постоянно.
· Весной рекомендуется прием витаминных препаратов: ундевит по 1 таблетке после завтрака и аскорутин по 1-2 таблетке после завтрака в течение 40-60 дней.
· Видное место в предупреждении обострений ХП занимает терапия травами. Используют тысячелистник обыкновенный, ромашку аптечную, зверобой продырявленный, подорожник большой, аир болотный, лапчатка прямостоячая, полынь горькая, девясил высокий, вахта трехлистная, душица обыкновенная, шиповник, бессмертник песчаный, тмин обыкновенный, мята перечная и др. лучшее действие оказывают сборы нескольких растений. Для примера можно предложить следующий сбор: полынь горькая, трава – 1,5 части, цветы ромашки аптечной – 2 части, зверобой продырявленный – 2 части, сушеница болотная – 2 части, лист мяты перечной – 1,5 части, корни девясила высокого – 2 части. Принимать по 1 столовой ложке 3 раза в день за 15 минут до еды. При наклонности к запорам добавляются растения со слабительным действием (крушина, ревень, жостер и т.д.). При необходимости возможен прием и других медикаментов, о чем следует проконсультироваться у врача.
Для примера можно предложить следующий сбор: полынь горькая, трава – 1,5 части, цветы ромашки аптечной – 2 части, зверобой продырявленный – 2 части, сушеница болотная – 2 части, лист мяты перечной – 1,5 части, корни девясила высокого – 2 части. Принимать по 1 столовой ложке 3 раза в день за 15 минут до еды. При наклонности к запорам добавляются растения со слабительным действием (крушина, ревень, жостер и т.д.). При необходимости возможен прием и других медикаментов, о чем следует проконсультироваться у врача.
Коварная поджелудочная железа- Яррег — новости Ярославской области
Различают острый и хронический панкреатит. Острый возникает внезапно, сопровождается сильными болями в животе, часто – рвотой. Панкреатит могут вызывать травмы (ушиб живота, сложные операции желудка и желчевыводящих путей), инфекции, болезнь Боткина, свинка, аллергические состояния и даже аппендицит.
Поджелудочная железа выполняет ряд важных для организма функций, можно даже сказать – жизненно важных. Она выделяет поджелудочный (панкреатический) сок – один из трех компонентов, которые участвуют в процессе переваривания поступающей в организм пищи. Разумеется, без панкреатического сока два других компонента (соляная кислота и желчь) никак не смогут с этим справиться. Но самое главное – поджелудочная железа вырабатывает гормоны инсулин и глюкагон, которые поступают непосредственно в кровь и регулируют углеводный и жировой обмены в организме. Стоит ли напоминать, что при нарушении процессов, отвечающих за содержание сахара в крови, человек становится мишенью для грозного и пока неизлечимого диабета?
Она выделяет поджелудочный (панкреатический) сок – один из трех компонентов, которые участвуют в процессе переваривания поступающей в организм пищи. Разумеется, без панкреатического сока два других компонента (соляная кислота и желчь) никак не смогут с этим справиться. Но самое главное – поджелудочная железа вырабатывает гормоны инсулин и глюкагон, которые поступают непосредственно в кровь и регулируют углеводный и жировой обмены в организме. Стоит ли напоминать, что при нарушении процессов, отвечающих за содержание сахара в крови, человек становится мишенью для грозного и пока неизлечимого диабета?
Коварность заболеваний поджелудочной железы в том, что они долго остаются незамеченными и быстро прогрессируют. При этом нарушаются многочисленные функции самой железы, страдают другие органы и системы, развивается такое тяжелое заболевание, как сахарный диабет. Список самых распространенных заболеваний поджелудочной железы выглядит примерно так: лидируют воспаления – острые и хронические панкреатиты, на втором месте – злокачественные опухоли – рак и реже саркома, на третьем – осложнения панкреатитов – кисты, камни протоков.
Получить воспаление поджелудочной железы рискуют:
1. Злоупотребляющие спиртными напитками.
2. Любители жирной пищи.
3. Питающиеся нерегулярно.
4. Больные с проблемами желчевыделительной системы (хронический бескаменный холецистит, желчно-каменная болезнь и пр.).
Обострение заболеваний поджелудочной железы может проявиться внезапно: резкая опоясывающая боль, которая начинается в эпигастральной области, отдает в правую половину грудной клетки. Реагировать на обострение нужно одним способом – немедленным вызовом врача!
Признаки, свидетельствующие, что поджелудочная железа не в порядке:
1. Тошнота (иногда рвота).
2. Снижение аппетита.
3. Значительное похудание.
4. Вздутие живота.
5. Нарушение стула.
6. Общая слабость и быстрая утомляемость.
ВНИМАНИЕ! Многие из этих жалоб могут возникнуть и при других заболеваниях, поэтому в любом случае необходимо пройти полное обследование.
Обычно хронический панкреатит возникает при заболеваниях двенадцатиперстной кишки, желчевыводящих путей, печени и кишечника. Нередко он является последствием травмы брюшной полости (ушиб живота). Кроме того, причинами панкреатита могут быть чрезмерное употребление жирной, острой пищи и длительные перерывы в приеме еды. Эти же причины могут вызвать обострение заболевания.
Основными признаками обострения хронического панкреатита являются выраженные боли в верхней половине живота, которые усиливаются после еды. Приступы нередко сопровождаются ухудшением аппетита, вплоть до отвращения к еде, тошнотой, рвотой. При появлении этих симптомов необходимо срочно обратиться к врачу.
В лечении хронического панкреатита и в стационаре, и в домашних условиях важная роль принадлежит диетическому питанию, которое способствует щажению больного органа и нормализации деятельности поджелудочной железы. Прежде всего важно выполнять режим питания: есть строго в определённое время (желательно через каждые 3 – 4 часа), промежутки между едой не должны превышать более пяти часов.
Все блюда следует готовить в отварном виде или на пару. Больному панкреатитом вреден перегретый жир, поэтому масло (сливочное, растительное) нужно добавлять уже в приготовленную пищу) непосредственно перед подачей. Питание должно быть разнообразным. Особенно нужно помнить о том, что при хроническом панкреатите необходимо получать белки в повышенном количестве, так как они нормализуют и улучшают переваривающую функцию поджелудочной железы.
В таблице приводится перечень продуктов, которые разрешаются или запрещаются при хроническом панкреатите.
Диагноз «алкогольный панкреатит» составляет 75 – 90 процентов всех случаев хронического панкреатита. Он даёт о себе знать сильными болями через 4 – 48 часов после застолья. Так, допустимые нормы потребления водки в отношении поджелудочной железы:
1. Относительно безопасное количество – до 50 г водки в сутки;
2. Опасное количество – 95 – 190 г в сутки.
АПТЕКА НА ГРЯДКЕ
Рецепт 1. В начальной стадии панкреатита применяют сборы: валериана, корень, и боярышник, цветы по 20 г, барбарис, кора, и мята перечная по 30 г. Настой принимать по 1/2 – 3/4 стакана утром натощак и перед сном.
Настой принимать по 1/2 – 3/4 стакана утром натощак и перед сном.
Рецепт 2. Мята перечная, листья, фенхель, плоды, полынь горькая, трава, тысячелистник, трава, бессмертник, цветы – всё по 20 г. Настой принимать по 1/2 стакана за 15 минут до еды 4 раза в день.
Рецепт 3. При болезнях поджелудочной железы показаны витаминные чаи из ягод рябины и шиповника, морсы из крыжовника, смородины.
Рецепт 4. Душица обыкновенная, трава. Готовят настой из расчёта 10 г сырья на 200 мл воды. Принимать в тёплом виде по 1/2 стакана за 15 – 20 минут до еды.
Рецепт 5. Укроп пахучий, плоды. Готовят настой из расчёта 10 – 15 г сырья на 200 мл воды. Принимать по 1/4 – 1/3 стакана 3 раза в день.
ЦЕЛЕБНОЕ ЛУКОШКО
Рецепт 1. Плоды аниса, чистотел, трава, кукурузные рыльца, корень одуванчика, горец птичий, трава, зверобой, трава, фиалка трёхцветная, трава – всё по 10 г. Отвар. Принимать при острых панкреатитах в тёплом виде за 30 минут до еды по 1 стакану 3 раза в день.
Рецепт 2. Кора крушины и корень одуванчика по 20 г, вахта трёхлистная, листья, горечавка жёлтая, корни, чистотел большой, трава, мята перечная, листья – по 15 г. Отвар принимать по 1/2 – 3/4 стакана за 30 минут до еды 3 раза в день.
Рецепт 3. Ромашка аптечная, цветы. Отвар. Готовят из расчёта 6 г сырья на 200 мл воды. Принимать по 1/3 стакана 3 – 4 раза в день.
Рецепт 4. Сок из листьев подорожника принимать по 1 чайной ложке 3 – 4 раза в день.
Рецепт 5. Лопух большой, корень. Готовят настой (отвар) из расчёта 10 г сырья на 200 мл воды. Принимать по 1 столовой ложке 3 раза в день.
Своими испытанными средствами борьбы с болезнями вы можете поделиться по телефонам: 72-77-43, 72-94-75. Будьте здоровы!
У ромашки есть секрет спасения
Уважаемый фармацевт:
Недавно вы писали о лечебном действии травяных чаев и привлекли мое внимание. У меня серьезные проблемы со здоровьем, такие как диабет, гипертония, панкреатит и бессонница. — Дж. Я., Гейнсвилл, Флорида,
— Дж. Я., Гейнсвилл, Флорида,
Что касается чая, ромашка идеальна. Я отправил вам по электронной почте бесплатный экземпляр моей электронной книги «Общие сведения о панкреатите и раке поджелудочной железы.Исследователи сообщают, что ежедневное употребление ромашкового чая помогает предотвратить осложнения диабета, такие как потеря зрения, повреждение нервов и почек. Это говорит о способности ромашки нейтрализовать повреждения организма свободными радикалами, и это прекрасно. Это именно то, что вы хотите сделать, если у вас тоже панкреатит! Прочитав исследование о пользе ромашки для людей с диабетом, я предположил, что она должна иметь и другие преимущества для поджелудочной железы. И вот, я нашел многочисленные исследования, в которых обсуждали «апигенин» и его способность подавлять рост раковых клеток поджелудочной железы с помощью различных механизмов.Апигенин — это биофлавоноидное соединение цитрусовых, которое содержится в ромашке (и других фруктах / овощах, включая грейпфрут), которая придает ей желтый цвет, а также обладает знакомым седативным эффектом. А апигенин подавляет рак поджелудочной железы!
А апигенин подавляет рак поджелудочной железы!
Апигенин, обнаруженный в ромашке, подавляет рост рака поджелудочной железы за счет подавления «активности cdc2, связанной с циклином B» и «остановки G2 / M», согласно исследованию, опубликованному в Molecular Cancer за декабрь 2006 года.Исследователи заключают, что апигенин может быть «ценным лекарством для лечения или профилактики рака поджелудочной железы». Несколько лет спустя, в «Поджелудочной железе» (май 2009 г.), ученые снова опубликовали результаты об апигенине, на этот раз чтобы сделать вывод, что он улучшает действие гемцитабина, препарата, используемого для лечения рака поджелудочной железы. Их результаты показали, что (апигенин в сочетании с гемцитабином) ингибирует рост раковых клеток поджелудочной железы больше, чем любой агент по отдельности! Это тоже было дозозависимым, чем больше апигенина, тем лучше эффект.В исследовании 2008 года, опубликованном в журнале Pancreas, было показано, что апигенин снижает поглощение глюкозы клетками поджелудочной железы (можно сказать, что он умер их голодом). Это то, что мы называем флавоноидом, и он оказывает сильное противовоспалительное действие. Другие исследования показали, что это соединение обладает способностью подавлять несколько линий рака, включая рак груди, толстой кишки, щитовидной железы, кожи и лейкоз.
Это то, что мы называем флавоноидом, и он оказывает сильное противовоспалительное действие. Другие исследования показали, что это соединение обладает способностью подавлять несколько линий рака, включая рак груди, толстой кишки, щитовидной железы, кожи и лейкоз.
Чтобы избежать путаницы, апигенин — это соединение, содержащееся в ромашке, а не лекарство.Вы можете получить апигенин, купив его как отдельную добавку под названием «апигенин» в Интернете или в магазине здорового питания. Другой способ — пить ромашку или принимать БАД из ромашки.
Существует очень мало предупреждений, связанных с прекрасным вековым цветком, но, будучи естественным успокаивающим средством, ромашка может усиливать действие прописанных транквилизаторов, успокаивающих лекарств и прописанных средств для сна (альпразолам, диазепам, золпидем) или пищевых добавок / трав, таких как как кава кава, пассифлора, ГАМК.Добавки в высоких дозах могут усиливать и усиливать действие противосудорожных препаратов (что требует снижения дозировки лекарств).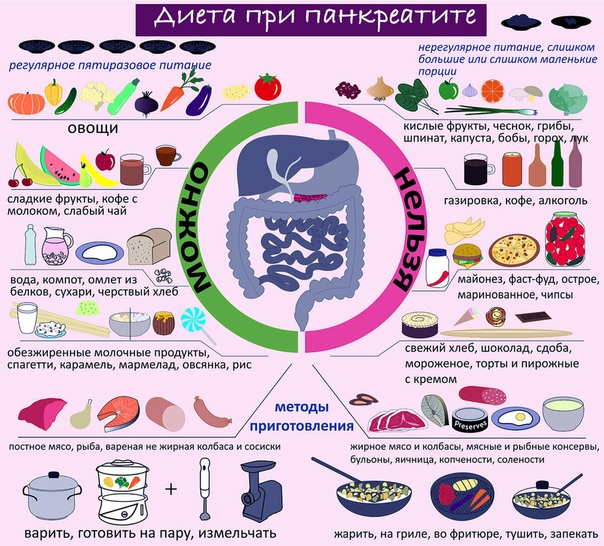 Чаи слабее пищевых добавок, приготовьте их самостоятельно, погрузив одну столовую ложку травы ромашки в горячую воду в течение 15 минут.
Чаи слабее пищевых добавок, приготовьте их самостоятельно, погрузив одну столовую ложку травы ромашки в горячую воду в течение 15 минут.
Эта информация не предназначена для диагностики, лечения или лечения вашего заболевания. Сьюзи Коэн — зарегистрированный фармацевт. Чтобы задать ей вопрос или узнать больше о своем здоровье, посетите Уважаемый фармацевт.com.
Подпишитесь на обновления о коронавирусеБудьте в курсе последних событий, связанных с коронавирусом и его воздействием на Лонг-Айленд.
Нажимая «Зарегистрироваться», вы соглашаетесь с нашей политикой конфиденциальности.
Сьюзи Коэн Специально для Newsdsay
Лечение острого, хронического и тяжелого панкреатита
При панкреатите воспаляется поджелудочная железа — железа, расположенная позади желудка и около первой части тонкой кишки.Существуют различные степени тяжести состояния, но боль в животе, тошнота и рвота являются одними из наиболее распространенных симптомов как острого, так и хронического панкреатита.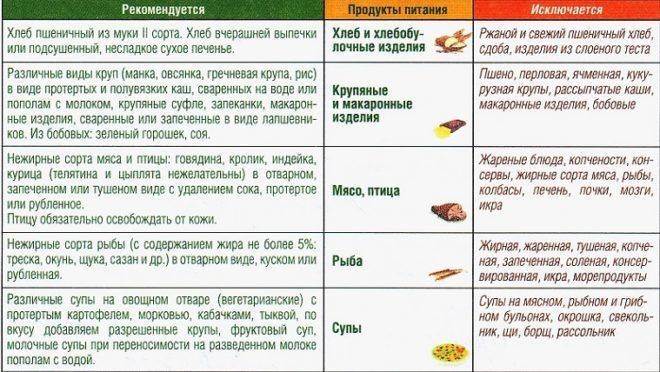
Как лечится острый панкреатит?
Больные средним и тяжелым острым панкреатитом проходят лечение в стационаре. Посещение должно длиться всего несколько дней. Врачи назначат вам анализ крови и визуализацию, чтобы поставить вам диагноз, а затем приступят к лечению.
Из-за потери жидкости из-за рвоты и уменьшения приема пищи начальное лечение панкреатита — это гидратация с использованием внутривенной (IV) терапии одним из нескольких различных видов растворов.
Чаще всего пациенты получают так называемую «агрессивную гидратацию», которая может состоять из 250–500 миллилитров жидкости, вводимой каждый час. (1)
Исследования показывают, что введение жидкости через внутривенное введение в первые несколько часов после начала заболевания может помочь предотвратить превращение острого панкреатита в тяжелый панкреатит. (2)
По данным Американского колледжа гастроэнтерологии, агрессивная внутривенная терапия, по-видимому, наиболее эффективна в течение первых 12–24 часов лечения, но после этого может мало помочь. (3)
(3)
Через несколько дней вам может быть разрешено начать есть твердую безвкусную пищу. Но если еда вызывает слишком сильную боль, вам могут вводить питательные вещества через зонд для кормления, который вводится через нос и достигает желудка.
Не существует лекарств, останавливающих цепную химическую реакцию в поджелудочной железе, вызывающую боль. Но иногда назначают лекарства, чтобы облегчить эту боль. Врачи могут использовать опиоиды, такие как морфин и фентанил.
После того, как боль утихнет и ваши жидкости и другие жизненно важные функции стабилизируются, вас отпустят домой.
Как лечится хронический панкреатит?
Хронический панкреатит неизлечим, но связанные с ним боль и симптомы можно контролировать или даже предотвращать. Поскольку хронический панкреатит чаще всего вызывается употреблением алкоголя, воздержание от алкоголя часто является одним из способов облегчить боль.
Для обезболивания прописываются следующие препараты:
Хронический панкреатит обычно приводит к мальабсорбции, неспособности организма перерабатывать важные питательные вещества. Поэтому ваш врач может прописать витамины и лекарства, которые могут помочь пищеварению.
Поэтому ваш врач может прописать витамины и лекарства, которые могут помочь пищеварению.
Хирургическое вмешательство может помочь облегчить хроническую боль при этом состоянии, но не всегда.
Врачи не уверены, почему боль при хроническом панкреатите такая сильная. Более поздние теории утверждают, что воспаленные нервы поджелудочной железы стимулируют систему передачи сигналов о боли в позвоночнике, что увеличивает чувствительность и частоту боли. (4)
Долгое время считалось, что воспаленная головка поджелудочной железы или закупорка протока поджелудочной железы вызывают боль. В случаях, когда врачи считают, что это проблема, будет проведена операция по удалению головки поджелудочной железы.Если есть подозрение на закупорку протока поджелудочной железы, будет выполнено эндоскопическое лечение для удаления закупорки.
Также проводится операция тем, чья боль не поддается лечению. Во время этой процедуры, известной как трансплантация аутологичных островковых клеток, вся поджелудочная железа удаляется, а инсулин-продуцирующие клетки поджелудочной железы повторно вводятся в печень с помощью катетера.
Когда трансплантация проходит успешно, пациенты могут вырабатывать инсулин без поджелудочной железы.
СВЯЗАННЫЕ С: Что такое инсулин? Все, что нужно знать, если у вас диабет
Как лечить тяжелый панкреатит?
Около 20 процентов случаев панкреатита являются тяжелыми, что означает, что они приводят к полиорганной недостаточности, которая не проходит естественным образом в течение 48 часов. (3)
Людей с тяжелым панкреатитом, возможно, потребуется перевести в отделение интенсивной терапии для продолжительного лечения, которое может длиться более недели.
Из-за рвоты, потоотделения и пониженного потребления пищи и жидкости тяжелый панкреатит часто вызывает гиповолемию — уменьшение объема крови, циркулирующей в организме.
Одним из наиболее частых осложнений тяжелого панкреатита является инфекция некротической ткани поджелудочной железы или ткани, которая погибла из-за отсутствия кровоснабжения. Эти инфекции лечат антибиотиками. Мертвые или поврежденные ткани, возможно, потребуется удалить хирургическим путем.
Мертвые или поврежденные ткани, возможно, потребуется удалить хирургическим путем.
Хотя некоторые исследования предполагают, что могут быть преимущества, эксперты сходятся во мнении, что пробиотики, по-видимому, не снижают риск инфекционных осложнений при тяжелом панкреатите. (5)
Людям с тяжелым панкреатитом может потребоваться несколько недель назогастрального кормления, при котором кормовой зонд переносит пищу в желудок через нос.
Как лечат осложнения панкреатита?
Антибиотики также могут потребоваться, если развилась внепанкреатическая (за пределами поджелудочной железы) инфекция.
Согласно отчету, опубликованному в 2014 году в журнале Pancreatology , до одной трети людей с панкреатитом заболевают внепанкреатической инфекцией. (6) Инфекции вне поджелудочной железы могут варьироваться от инфекций мочевых путей до пневмонии.
Желчные камни — причина номер один панкреатита.В большинстве этих случаев камни в желчном пузыре имеют небольшой размер и не остаются в желчном протоке или протоке поджелудочной железы надолго.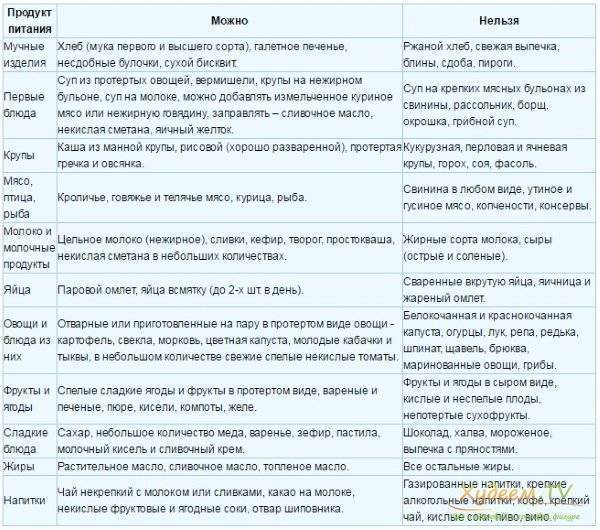
Но иногда непроходимость не проходит без лечения, и врачам необходимо удалить ее с помощью процедуры, называемой эндоскопической ретроградной холангиопанкреатографией (ЭРХПГ).
Если в желчном пузыре обнаружены камни в желчном пузыре, может потребоваться хирургическое удаление желчного пузыря, чтобы предотвратить рецидив панкреатита после лечения.
Как лечить панкреатит в домашних условиях?
В дополнение к стационарному лечению, для ускорения выздоровления и, возможно, предотвращения панкреатита рекомендуются следующие изменения образа жизни:
- Пейте много воды
- Прекратите или уменьшите потребление алкоголя
- Бросьте курить, потому что эта привычка увеличивает риск панкреатита
- Воздержитесь от продуктов с высоким содержанием жира
Что такое диета поджелудочной железы?
Не существует какой-либо конкретной диеты поджелудочной железы, которая могла бы лечить хронический панкреатит.
Но есть некоторые общие правила питания при заболевании. Крайне важно избегать употребления алкоголя, например, а также продуктов с высоким содержанием жиров, поскольку они увеличивают нагрузку на уже перегруженную поджелудочную железу.
Крайне важно избегать употребления алкоголя, например, а также продуктов с высоким содержанием жиров, поскольку они увеличивают нагрузку на уже перегруженную поджелудочную железу.
Национальный институт здоровья утверждает, что пациенты с панкреатитом должны потреблять не более 30 граммов жира в день. (7)
СВЯЗАННЫЕ С: Наилучшие и наихудшие способы бросить курить
Дополнительный отчет Карлин Бауэр.
5 советов по диете при экзокринной недостаточности поджелудочной железы
Газы, вздутие живота и боль в желудке — одни из наиболее распространенных симптомов экзокринной недостаточности поджелудочной железы (EPI), состояния, которое возникает, когда ваше тело перестает вырабатывать пищеварительные ферменты, необходимые для правильного переваривания еда.Как и при многих других проблемах с пищеварением, ваша диета может помочь или навредить вам. Хотя не существует универсальной диеты для EPI — например, вам может потребоваться восполнить определенный дефицит витаминов — есть основные советы по диете, которые могут помочь облегчить дискомфорт.
Ключи к диете при недостаточности поджелудочной железы
Возможно, ваша диета не похожа на диету вашего друга, и, скорее всего, она не будет напоминать последнее увлечение здоровьем в Instagram. Вместо этого вам следует придерживаться питательной диеты, соответствующей вашим конкретным потребностям, говорит Кристин Гербштадт, доктор медицинских наук, бывший представитель Академии питания и диетологии и автор книги Doctor’s Detox Diet: The Ultimate Weight Loss Prescription .
На самом деле, ваша диета может отличаться от диет других людей с EPI, в зависимости от того, что вызывает ваше состояние и от того, страдаете ли вы от недоедания, поэтому важно проконсультироваться с врачом, прежде чем менять свои привычки в еде. Эти пять стратегий могут помочь облегчить симптомы РПИ для многих людей.
1. Пейте много жидкости. Доктор Гербштадт говорит, что очень важно не обезвоживаться в течение дня. Она объясняет, что обезвоживание создает серьезную нагрузку на организм и может способствовать появлению симптомов РПИ. «Гидратация лучше всего подходит для профилактики и лечения и обычно считается первым шагом перед всеми остальными», — говорит она. Легкое правило, которое следует запомнить, — выпивать восемь стаканов жидкости по 8 унций в день, включая воду, чай, кофе и даже суповой бульон. Проконсультируйтесь с врачом для получения более подробной информации.
«Гидратация лучше всего подходит для профилактики и лечения и обычно считается первым шагом перед всеми остальными», — говорит она. Легкое правило, которое следует запомнить, — выпивать восемь стаканов жидкости по 8 унций в день, включая воду, чай, кофе и даже суповой бульон. Проконсультируйтесь с врачом для получения более подробной информации.
2. Уменьшите потребление жира. Употребление меньшего количества жиров также может помочь нормализовать стул. У людей с EPI непереваренный жир попадает в стул, вызывая жирный стул с неприятным запахом, который называется стеатореей.Согласно исследованию, опубликованному в феврале 2017 года в журнале BMC Medicine , диета с низким содержанием жиров может помочь уменьшить стеаторею и боль в животе, связанную с хроническим панкреатитом (воспалением поджелудочной железы).
Пищевой жир «активирует» поджелудочную железу, которая производит ферменты, которые помогают пищеварению, — объясняет Джеймс Фаррелл, доктор медицины, директор Йельской медицинской программы по заболеваниям поджелудочной железы в Нью-Хейвене, Коннектикут. Эта активация часто вызывает усиление боли из-за воспаленной поджелудочной железы.
Эта активация часто вызывает усиление боли из-за воспаленной поджелудочной железы.
Но вам все равно необходимо включать в свой рацион некоторые полезные жиры, чтобы помочь вашему организму усваивать витамины A, D, E и K. Поговорите со своим врачом или диетологом, чтобы определить, сколько жиров вам следует есть.
Есть одно важное исключение из диеты с низким содержанием жиров. Если ваш EPI связан с кистозным фиброзом, часто рекомендуется высококалорийная диета с высоким содержанием жиров. Это может помочь предотвратить задержку роста и потерю веса у детей и сохранить общее хорошее здоровье взрослых. Согласно исследованию 2017 года, диета с высоким содержанием жиров и прием увеличенной дозы заместительной терапии ферментами поджелудочной железы (PERT) или пищеварительных ферментов улучшают заболевание легких, связанное с муковисцидозом.
Чтобы облегчить боль в пищеварительном тракте, старайтесь есть более мелкие и частые «мини-блюда» в течение дня вместо нескольких больших приемов пищи, добавляет Гербштадт.
3. Используйте пищевые добавки. «Замена утраченных ферментов поджелудочной железы пероральными добавками может облегчить боль и сократить жидкий стул на ранних этапах курса [EPI]», — говорит доктор Фаррелл. Почти всем людям с муковисцидозом необходимо принимать PERT во время еды и перекусов, чтобы улучшить пищеварение, поскольку густая слизь блокирует выход их пищеварительных ферментов из поджелудочной железы.Убедитесь, что вы принимаете правильную дозу ферментов, которую прописывает врач, чтобы получить максимальную пользу.
Исследование, опубликованное в номере журнала Pancreatology за май-июнь 2013 г., показало, что люди с EPI часто испытывают дефицит жирорастворимых витаминов A, D, E и K. Ваш врач также может посоветовать принимать селен и антиоксиданты, такие как витамин. C, который может помочь уменьшить воспаление, по данным Медицинского центра Милтона С. Херши в Пенсильвании, Херши.
4.Избегайте диеты с высоким содержанием клетчатки. Польза для пищеварения и сердца от диеты с высоким содержанием клетчатки рекламировалась в течение многих лет, но для тех, кто должен соблюдать диету EPI, меньшее количество клетчатки может быть лучшим выбором, согласно исследованию, опубликованному в ноябре 2013 года в журнале World. Журнал гастроэнтерологии .
Польза для пищеварения и сердца от диеты с высоким содержанием клетчатки рекламировалась в течение многих лет, но для тех, кто должен соблюдать диету EPI, меньшее количество клетчатки может быть лучшим выбором, согласно исследованию, опубликованному в ноябре 2013 года в журнале World. Журнал гастроэнтерологии .
Гербштадт говорит, что клетчатка не вызывает проблем у всех с EPI, поэтому поговорите со своим врачом о том, нужно ли вам ее ограничивать или нет. Если вам подходит диета с низким содержанием клетчатки, все же важно есть фрукты и овощи.Узнайте у врача или диетолога, какие свежие продукты лучше выбрать. Обычно нежные приготовленные овощи, такие как морковь, свекла и шпинат, содержат меньше клетчатки, чем такие продукты, как ягоды и сырые овощи.
5. Прекратить употребление алкоголя и бросить курить. Согласно обзору исследования, опубликованному в октябре 2019 года в журнале Minerva Medica , EPI часто возникает у людей с хроническим панкреатитом — состоянием, которое часто является результатом длительного длительного употребления алкоголя. «Уменьшение или полное прекращение употребления алкоголя может уменьшить воспаление поджелудочной железы», — говорит Фаррелл.
«Уменьшение или полное прекращение употребления алкоголя может уменьшить воспаление поджелудочной железы», — говорит Фаррелл.
Продолжая пить, вы подвергаете свою поджелудочную железу риску еще более необратимого повреждения. У вас также может развиться диабет, если клетки, вырабатывающие инсулин в поджелудочной железе, повреждены. Если вам нужна помощь в отказе от алкоголя, существует множество стратегий и сетей поддержки, которые помогут вам, в том числе Rethinking Drinking , спонсируемый Национальным институтом злоупотребления алкоголем и алкоголизмом. Даже если вы никогда не злоупотребляли алкоголем, вероятно, лучше всего ограничить употребление алкоголя или воздержаться от него, чтобы облегчить дискомфорт от EPI.
Наряду с бесчисленными преимуществами для ваших легких, сердца и общего состояния здоровья отказ от курения может также улучшить здоровье вашей поджелудочной железы. Согласно статье, опубликованной в июне 2015 года в журнале Pancreapedia , , , появляется все больше данных, указывающих на связь между курением и панкреатитом.
В исследовании, опубликованном в марте 2009 года в журнале Американской медицинской ассоциации , исследователи из Дании изучили данные более чем 17000 человек за 20 лет и обнаружили, что в 46 процентах случаев курение было связано на острый (внезапный) или хронический (длительный) панкреатит.
«Курение является фактором риска развития рака поджелудочной железы, который может возникнуть после хронического панкреатита», — говорит Фаррелл. По данным John Hopkins Medicine Pathology, курение сигарет является основной предотвратимой причиной рака поджелудочной железы.
Изменения в диете и образе жизни могут улучшить симптомы EPI. Поговорите со своим врачом или диетологом о дополнительных стратегиях диеты, которые могут вам подойти.
Симптомы панкреатита + 11 естественных способов помочь
Ежегодно в США 210 000 человек попадают в больницы с острым панкреатитом, а 56 000 человек ежегодно госпитализируются из-за хронического панкреатита.Это серьезное заболевание, которое может привести к смерти, если не лечить должным образом и быстро. (1, 2)
(1, 2)
Симптомы панкреатита зависят от того, является ли он острым или хроническим. Острые случаи развиваются быстро и могут быть результатом употребления алкоголя, камней в желчном пузыре или даже травмы тупым предметом в результате несчастного случая. Острый панкреатит может быть опасным для жизни, но при надлежащем медицинском вмешательстве и лечении большинство людей выздоравливает. Однако возможны рецидивы, и острый панкреатит может перейти в хроническую форму.
Хронические случаи развиваются медленнее и длятся всю жизнь. Этот тип может быть результатом злоупотребления алкоголем, наследственности, приема определенных лекарств, отпускаемых по рецепту, и даже дефицита основных питательных веществ. При хроническом панкреатите существует физическое рубцевание поджелудочной железы, которое может подвергнуть вас большему риску развития диабета , расстройств пищеварения и даже рака поджелудочной железы.
Для диагностики этого состояния требуется тщательное обследование и часто несколько тестов. Степень серьезности и тип будут определять порядок действий.В острых случаях проблему может решить несколько дней употребления прозрачных жидкостей, а в более тяжелых случаях может потребоваться хирургическое вмешательство. Для хронического панкреатита типично изменение диеты и поиск способов справиться с болью и дискомфортом. Однако могут потребоваться антибиотики, внутривенное введение жидкости и нутриционная поддержка.
Степень серьезности и тип будут определять порядок действий.В острых случаях проблему может решить несколько дней употребления прозрачных жидкостей, а в более тяжелых случаях может потребоваться хирургическое вмешательство. Для хронического панкреатита типично изменение диеты и поиск способов справиться с болью и дискомфортом. Однако могут потребоваться антибиотики, внутривенное введение жидкости и нутриционная поддержка.
Природные методы лечения могут помочь с симптомами панкреатита и могут помочь предотвратить будущие эпизоды. И есть даже некоторые естественные методы лечения, которые могут помочь защитить от рака поджелудочной железы.
Что такое панкреатит?
Панкреатит — это воспаление поджелудочной железы, небольшого органа, расположенного в верхней части живота позади желудка и перед позвоночником. Поджелудочная железа отвечает за преобразование пищи в топливо, помогает пищеварению, вырабатывая необходимые ферменты для расщепления жиров и углеводов и вырабатывая два жизненно важных гормона, инсулин и глюкагон. (3)
(3)
Существует два основных типа панкреатита: острый и хронический.
Острый: Симптомы острого панкреатита возникают внезапно и могут длиться всего несколько дней.Ферменты, которые обычно выделяются, остаются в поджелудочной железе, вызывая ее воспаление и опухание. Это замедляет пищеварение, вызывает боль и связано с некоторыми серьезными осложнениями, которые могут стать опасными для жизни. (4)
Хроническая : эта форма неизлечима. Выраженность и частота симптомов хронического панкреатита варьируются от человека к человеку. Ухудшение симптомов часто связано с обильным употреблением жирной пищи или употреблением алкоголя. Поскольку болезнь продолжает создавать рубцовую ткань и повреждать поджелудочную железу, возрастает риск определенных состояний, таких как диабет и рак поджелудочной железы.Кроме того, организм может начать испытывать трудности с обработкой и усвоением питательных веществ, вызывающих дефицит витаминов.
Более редкие формы этого заболевания включают детский панкреатит и аутоиммунный панкреатит.
Детский панкреатит: Это состояние считается довольно редким и чаще всего встречается у детей с кистозным фиброзом или после физической травмы. В некоторых случаях анатомия протоков в печени или поджелудочной железе может вызывать это заболевание у детей.Противосудорожные препараты, некоторые антибиотики и химиотерапия также могут вызывать детский панкреатит. Однако почти в одной трети случаев причина не может быть установлена. (6)
Аутоиммунный панкреатит: Имея много общих симптомов как хронических, так и острых, здесь воспаление вызывается иммунной системой организма, напрямую атакующей поджелудочную железу. Это состояние делится на два типа: тип 1 может поражать несколько органов, а тип 2 влияет только на поджелудочную железу. Аутоиммунный панкреатит — это редкое и недавно выявленное заболевание, которое можно ошибочно принять за рак поджелудочной железы. (7)
(7)
Примечание о раке поджелудочной железы
Из-за расположения поджелудочной железы рак поджелудочной железы часто не диагностируется до поздних стадий, когда он начинает распространяться на другие органы. Если у вас была диагностирована какая-либо форма панкреатита и вы испытываете какие-либо из перечисленных ниже симптомов, немедленно проконсультируйтесь со своим врачом о своих проблемах. Хронический панкреатит считается фактором риска этого рака. (8)
- Новый диагноз диабета
- Непреднамеренная потеря веса
- Сочетание потери веса и диабета
- Желтуха
- Боль в верхней части живота
- Потеря аппетита
- Депрессия
- Сгустки крови
- Усталость
Признаки и симптомы панкреатита
Симптомы панкреатита варьируются от человека к человеку, будь то острый или хронический.
Симптомы острого панкреатита: (9, 10)
- Вздутие и болезненность живота
- Боль в верхней части живота
- Тошнота и / или рвота
- Учащенный пульс
- Боль, усиливающаяся после приема пищи с высоким содержанием жиров
- Боль может ухудшиться в положении лежа на спине
- Лихорадка
- Затрудненное дыхание
- Слабость
- Шок
Хронический панкреатит Симптомы: (11, 12)
- Тошнота и / или рвота
- Потеря веса
- Диарея
- Расстройство пищеварения
- Жирный или жирный стул с неприятным запахом, который плавает
- Глиняный или бледный стул
- Глубокая боль в животе и болезненность, отдающая в спину
- Непереносимость глюкозы 211 90 И факторы риска
- Употребление и злоупотребление алкоголем. Длительное или однократное переедание может вызвать воспаление поджелудочной железы.
- Камни в желчном пузыре
- Операция на брюшной полости, сердце или легких, при которой временно прекращается кровоснабжение поджелудочной железы.
- Некоторые лекарства, включая азатиоприн, сульфаниламиды, кортикостероиды, нестероидные противовоспалительные препараты (НПВП), антибиотики.
- Курение сигарет.
- Муковисцидоз
- Семейный анамнез панкреатита
- Высокий уровень кальция в крови
- Высокий уровень триглицеридов в крови
- Инфекция, подобная паротиту , гепатит, краснуха, Эпштейн-Барр или цитомегаловирус
- Тупая травма брюшная полость
- Рак поджелудочной железы
- Дефицит питательных веществ, включая A, C, E, селен и каротиноиды
- Заболевание желчевыводящих путей
- Употребление алкоголя
- Хроническое злоупотребление алкоголем
- Недавняя операция
- Семейный анамнез высоких триглицеридов
- Возраст от 35 до 64 лет
- Курение
- Афроамериканец
- Анализы крови для проверки уровня ферментов поджелудочной железы.
- Тесты стула для измерения уровня жира, которые могут указывать на то, что пищеварительная система не поглощает жиры должным образом.
- Компьютерная томография для определения уровня воспаления и камней в желчном пузыре.
- УЗИ брюшной полости для выявления воспаления поджелудочной железы и желчных камней.
- Эндоскопическое ультразвуковое исследование для выявления закупорки протоков поджелудочной железы или желчных протоков и окружающих воспалений.
- МРТ для выявления патологий поджелудочной железы, протоков и желчного пузыря.
- Чтобы предотвратить обезвоживание, пациентам часто вводят жидкости через капельницу.
- При необходимости может потребоваться хирургическая процедура для удаления препятствий.
- Ферменты могут быть назначены для улучшения пищеварения и усвоения питательных веществ.
- Текущее лечение будет включать рекомендации для небольших обезжиренных блюд, богатых питательными веществами.

- Улучшите свой рацион.
- Попробуйте альтернативные методы лечения боли.
- Устранение дефицита питательных веществ.
- Добавка с витаминами A, C, D, E и K.
- Повышение уровня омега-3 жирных кислот.
- Добавьте в свой рацион пробиотические добавки.
- Пейте зеленый чай.

- Добавьте в свой рацион добавки с родиолой.
- Попробуйте добавку с грибами рейши.
- Попробуйте экстракт виноградных косточек.
- Включите в свой рацион продукты с высоким содержанием глутамина.
- Удалите все предполагаемые пищевые аллергены, включая молочные продукты, сою , пшеницу, кукурузу, пищевые консерванты и химические пищевые добавки.
- Исключите все стимуляторы, включая кофеин, , алкоголь и табак.
- Значительно снизить или исключить из рациона все трансжирные кислоты.
- Сосредоточьтесь на небольших блюдах с низким содержанием жира, в которых особое внимание уделяется свежим фруктам, овощам, нежирным белкам и цельнозерновым продуктам, избегая любых продуктов, вызывающих чувствительность или аллергию.

- Добавьте полезные масла, такие как оливковое масло и кокосовое масло.
- Наслаждайтесь нежирным мясом, включая говядину травяного откорма , органическую птицу и холодноводную рыбу.
- Наслаждайтесь продуктами с высоким содержанием железа , такими как спирулина, органическая говяжья печень травяного откорма, чечевица и даже темный шоколад.
- Добавьте в рацион больше продуктов, богатых антиоксидантами, таких как вишня, черника, , помидоры и сладкий перец.
- Медитация .Помимо облегчения боли, медитация борется с депрессией и тревогой, снижает уровень кортизола, улучшает умственную работоспособность и помогает выздороветь от хронических заболеваний.
 (18)
(18) - Расслабление. Симптомы панкреатита вызывают дискомфорт, боль и часто беспокойство. Использование эффективных методов релаксации, таких как дыхательные упражнения , может помочь с симптомами.
- Иглоукалывание. Иглоукалывание , используемое на протяжении тысяч лет для лечения широкого спектра физических и психических заболеваний, является безопасным и эффективным способом уменьшения хронической боли.
- Йога. В дополнение к боли, недавнее исследование, посвященное пациентам с хроническим панкреатитом, показало, что раз в две недели йога в течение 12 недель значительно улучшила стресс, настроение, аппетит, общее самочувствие и алкогольную зависимость. (19)
- Витамин А. Помогает в профилактике рака поджелудочной железы и является важным питательным веществом для укрепления костей и иммунной функции. Включите в свой рацион большое количество продуктов , богатых витамином А, таких как говяжья печень, морковь и сладкий картофель.
- Витамин C . Замедляет рост опухоли. Принимайте 1–6 миллиграммов в день, но никогда не принимайте добавку витамина C и добавку витамина B12 вместе, поскольку они влияют на усвоение друг друга. Если возникла диарея, прекратите, пока не перенесете. Включите в свой рацион продуктов, богатых витамином C, которые вы хорошо переносите, например красный сладкий перец, черную смородину, гуаву и даже брокколи.

- Витамин D . Обладает антипролиферативным действием и подавлением раковых клеток в поджелудочной железе и, что более важно, исследование показало, что он уменьшает воспаление и фиброз при панкреатите.(21) При панкреатите старайтесь каждый день находиться на солнце по 15–30 минут без солнцезащитного крема, чтобы повысить уровень витамина D в организме на . Кроме того, сделайте упор на холодноводную рыбу, такую как палтус, скумбрия и лосось, в своем рационе.
- Витамин E . Показано, что подавляет рост опухолевых клеток и помогает защитить от болезней сердца. Рекомендуется высококачественный витамин Е или, что еще лучше, такие продукты, как семечки, миндаль и фундук.
- Витамин К. Показано, что он подавляет опухолевые клетки поджелудочной железы, что необходимо пациентам с хроническим панкреатитом. При хорошей переносимости постарайтесь получить 300 мкг витамина К из органических продуктов, таких как зелень одуванчика, зелень горчицы или мангольд.

- Острый панкреатит может быть опасным для жизни. При появлении симптомов обратитесь за медицинской помощью.
- Хронический панкреатит связан с повышенным риском развития диабета и рака поджелудочной железы.
- Недоедание возможно как при острой, так и при хронической форме.
- Поврежденная поджелудочная железа уязвима для бактерий и инфекций; могут потребоваться антибиотики и хирургическое вмешательство.

- При остром панкреатите в поджелудочной железе могут образовываться карманы жидкости и мусора, вызывающие внутреннее кровотечение и инфекцию.
- Повторяющиеся эпизоды острого панкреатита могут привести к хроническому панкреатиту.
- Хронический панкреатит неизлечим; Рекомендуется контролировать симптомы панкреатита, включая боль, с помощью диеты и естественных методов лечения.
- Острый панкреатит может возникнуть внезапно. Хотя он может пройти через несколько дней, он также может вызвать опасные для жизни осложнения.
- К признанным причинам панкреатита относятся: чрезмерное употребление алкоголя, камни в желчном пузыре, генетика, курение, травма от ударов тупым предметом или травма живота, а также дефицит определенных питательных веществ.
- Симптомы острого панкреатита включают: тошноту и / или рвоту, боль в животе, отдающуюся в спину, лихорадку и учащенный пульс.
- Симптомы хронического панкреатита включают: непреднамеренную потерю веса, новый диагноз диабета, диарею, жирный стул с неприятным запахом и боль в животе.

- Диагностика часто требует проведения нескольких лабораторных исследований и визуализации; несвоевременная диагностика затрудняет лечение и терапию.
- Хронический панкреатит увеличивает риск рака поджелудочной железы и диабета.
- Может потребоваться внутривенное введение жидкостей, обезболивающие, антибиотики, ферментные добавки и хирургическое вмешательство.
- Улучшите свой рацион.
- Попробуйте альтернативные методы лечения боли, такие как йога и акупунктура.
- Устранение дефицита питательных веществ.
- Добавка с витаминами A, C, D, E и K.
- Повышение уровня омега-3 жирных кислот.
- Добавьте в свой рацион пробиотические добавки.
- Пейте зеленый чай.
- Добавьте в свой рацион добавки с родиолой.
- Попробуйте добавку с грибами рейши.
- Попробуйте экстракт виноградных косточек.

- Включите в свой рацион продукты с высоким содержанием глутамина.
- потеря веса
- Плохой аппетит и быстрое чувство сытости
- изменения вкуса и запаха
- диарея или другие изменения кишечника
- тошнота и / или рвота
- Плохое переваривание (нарушение пищеварения) и всасывание (нарушение всасывания) жиров и белков, вызванное недостатком ферментов поджелудочной железы
- диабет, вызванный недостаточной выработкой инсулина.
- Ешьте часто небольшими порциями, например каждые 2–3 часа. Ешьте больше всего за день, когда вы больше всего голодны.
- Убедитесь, что еда и закуски являются питательными и содержат белок, например мясо, курица, рыба, молочные продукты, яйца, тофу и орехи.

- Выбирайте питательные напитки, например, молоко. После операции могут быть назначены пищевые добавки.
- Добавляйте сухое молоко в каши, соусы, десерты, овощное пюре, супы, напитки и блюда из яиц.
- Добавляйте сыр в соусы, супы, запеченную фасоль, овощи, запеканки, салаты и блюда из яиц.
- Добавьте золотистый сироп или мед в каши, фрукты и напитки.
- Поговорите с диетологом, прежде чем отказываться от определенных продуктов.
- Снимите любые ограничения, связанные с низким уровнем холестерина, и другие диетические ограничения. Набор или поддержание веса важнее, чем отказ от лишнего жира и сахара.
- Если еда кажется безвкусной, используйте приправы, например.грамм. травы, лимон, лайм, имбирь, чеснок, мед, перец чили, перец, соус Вустершир, соевый соус или соленые огурцы.
- Некоторые напитки могут быть разными на вкус или отталкивать из-за запаха или текстуры. Выбирайте молочные коктейли, фреш, горячий шоколад и другие безалкогольные напитки.

- Выбирайте холодную пищу или пищу комнатной температуры без резкого запаха.
- Если вас беспокоит запах от готовки, попросите семью или друзей приготовить.
- Если у вас во рту горький или металлический привкус, ешьте влажные фрукты, например ягоды, или рассосите вареные леденцы.
- Попробуйте обычные хлопья для завтрака с меньшим содержанием сахара, например каши или хлопья с отрубями, вместо хлопьев с добавлением сухофруктов, меда или других подсластителей.
- Если вы не хотите есть мясо, попробуйте другие источники белка, например сыр, яйца, орехи, молочные продукты или бобовые.
- Поговорите со своим врачом, если ваш стул бледный, плохо пахнет или плавает и его трудно смыть. Это может быть признаком того, что вам не хватает ферментов поджелудочной железы.Возможно, вам потребуется начать заместительную ферментную терапию или скорректировать дозу.
- Поговорите со своим врачом о том, принимать ли лекарство от диареи.

- Пейте много жидкости (например, воду, фруктовый сок или слабый ликер), чтобы восполнить потерю жидкости.
- Избегайте алкоголя и ограничьте употребление кофеина и острой пищи, так как они могут усугубить диарею.
- Попробуйте соевое молоко или молоко с пониженным содержанием лактозы, если у вас возникла временная непереносимость сахара в молоке (лактозы). Иногда это может произойти при диарее.Обычно можно употреблять сыр и йогурт в небольших количествах.
- Если диарея возникает через 15–30 минут после еды, возможно, вы страдаете демпинг-синдромом. Поговорите об этом со своей терапевтической бригадой.
- Поговорите со своим врачом о приеме лекарства от тошноты за полчаса до еды.
- Перекусывайте мягкими продуктами, такими как сухие крекеры или тосты.
- Старайтесь есть понемногу через определенные промежутки времени — отказ от еды может усилить тошноту.
- Ешьте и пейте медленно.Хорошо пережевывайте пищу.

- Избегайте резких запахов и запаха готовки.
- Отсосите вареные леденцы со вкусом мяты или лимона.
- Выпейте имбирное пиво, имбирный эль или имбирный чай или сосите засахаренный имбирь.
- См. Ниже советы по борьбе с рвотой.
- Ешьте небольшими порциями и регулярно перекусывайте, чтобы контролировать уровень сахара в крови.
- Ваш терапевт или эндокринолог может назначить лекарства, которые помогут контролировать диабет.

- Если вы принимаете лекарства от диабета, вам необходимо включать продукты с высоким содержанием углеводов в каждый прием пищи, чтобы избежать этого.
- низкий уровень сахара в крови. Подходящими продуктами являются цельнозерновой хлеб и крупы, овощи и фрукты.
- Для получения дополнительной информации о диабете обратитесь к врачу и диетологу. Вы также можете связаться с отделом диабета Австралии по телефону 1300 136 588 или посетить сайт Diabetesaustralia.com.au.
- Принимайте капсулы с ферментами, запивая водой и первым глотком пищи, чтобы обеспечить надлежащее перемешивание. Если вы принимаете большие порции, возможно, вам придется принимать их в середине приема пищи.
- Всегда принимайте ферменты при употреблении любой пищи или напитков, содержащих жир или белок.При приеме пищи с высоким содержанием жиров могут потребоваться несколько более высокие дозы, например жареные продукты и пицца. Вам не нужно принимать ферменты для простых углеводов, которые легко усваиваются, например фрукты, фруктовый сок, черный чай и кофе.

- Всегда принимайте ферменты в соответствии с предписаниями. Не меняйте дозу, не посоветовавшись предварительно с врачом или диетологом.
- Рак поджелудочной железы и его лечение могут существенно повлиять на питание и питание.
- Влияние хирургического вмешательства и других видов лечения на то, что вы можете есть и пить, будет варьироваться от человека к человеку.
- Общие проблемы, связанные с питанием, включают плохой аппетит, быстрое чувство сытости, тошноту и рвоту, изменение вкуса, нарушение режима кишечника, а также плохое пищеварение и усвоение пищи. Эти факторы могут способствовать значительной потере веса.
- Важно соблюдать питательную диету с регулярными приемами пищи и закусками. Часто для предотвращения или ограничения потери веса требуется диета с высоким содержанием калорий и белков.
- Вам могут посоветовать принимать пищевые добавки, если вам трудно хорошо питаться или вы слишком сильно теряете вес.

- Диетологи являются экспертами в области питания, которые могут дать вам совет относительно проблем с питанием. Их можно найти во всех государственных и большинстве частных больниц.
- Рвоту можно предотвратить или облегчить с помощью лекарств от тошноты. Как только рвота прекратится, постепенно вернитесь к своей обычной диете.
- У некоторых людей диабет разовьется до того, как будет диагностирован рак поджелудочной железы, или вскоре после операции. Лечение обычно требует как диетических изменений, так и лекарств. Вас могут направить как к эндокринологу, так и к диетологу, чтобы помочь вам контролировать состояние.
- Если у вас развивается экзокринная недостаточность поджелудочной железы (PEI), потребуются ферменты поджелудочной железы, которые помогут вам переваривать и усваивать жиры и белки. Поговорите с диетологом, имеющим опыт лечения PEI.
- Молочные продукты — нежирные сыры, такие как фета и моцарелла, нежирное молоко и йогурт, яйца
- Фрукты и овощи — все виды овощей и фруктов.
 Более жирные фрукты и овощи, такие как авокадо, подходят в умеренных количествах.
Более жирные фрукты и овощи, такие как авокадо, подходят в умеренных количествах. - Фасоль и бобовые — фасоль черная, нут, чечевица
- Цельнозерновые — цельнозерновой хлеб и макаронные изделия, ячмень, коричневый рис, овес, киноа
- Мясные субпродукты — печень, почки, сердце
- Жареные продукты — картофель фри, пончики и жареное мясо с высоким содержанием насыщенных жиров
- Мясные полуфабрикаты — колбасы и бекон
- Напитки с добавлением сахара — фруктовые соки и газированные напитки
- Алкоголь — Употребление алкоголя может усугубить острый приступ панкреатита и способствовать развитию хронического панкреатита
- Полножирный молочный — сыр с высоким содержанием жира (напр.
 г чеддер и бри) и цельное молоко содержит много насыщенных жиров
г чеддер и бри) и цельное молоко содержит много насыщенных жиров - Жирные спреды — маргарин и масло
- Снижение риска сердечно-сосудистых событий, ишемической болезни сердца, (4, 5)
- Снижение риска ишемической болезни сердца (6, 7)
- Снижение риска развития диабета 2 типа (8)
- Риск рака груди (9)
- Сниженное ожирение (10)
- Лучшая когнитивная функция (11)
- Горсть орехов или семян
- Фрукт
- Морковь или молодая морковь
- Ягоды или виноград
- Калорий — 236
- Белок — 14 г
- углеводов — 32 г
- Жиры — 7 г
- 225 г / стакана греческого йогурта
- 2 нарезанных кусочками банана
- 15 г / 2 столовые ложки грецких орехов, поджаренных и измельченных
- Положите немного йогурта на дно стакана.Добавьте слой банана, затем йогурт и повторите. Как только стакан наполнится, посыпьте орехами.

- калорий — 302
- Белок — 20 г
- углеводов — 54 г
- Жиры — 0 г
- 600 г / 3 чашки фасоли каннеллини
- 70 г / ⅜ чашки помидоров черри, разрезанных пополам
- ½ тонко нарезанного красного лука
- ½ столовых ложки красного винного уксуса
- Пучок базилика, рваный
- Промойте фасоль, слейте воду и смешайте с помидорами, луком и уксусом.Приправьте и добавьте базилик непосредственно перед подачей на стол.
- калорий — 577
- Белок — 27 г
- углеводов — 46 г
- Жиры — 27 г
- 1 столовая ложка оливкового масла первого холодного отжима
- ½ мелко нарезанной луковицы
- 1 мелко нарезанный зубчик чеснока
- 250 г нежирного говяжьего фарша
- банка 200 г / 1 чашка нарезанных помидоров
- 1 столовая ложка томатного пюре
- 1 чайная ложка молотой корицы
- 200 г банка / 1 чашка нута
- упаковка 100 г / ⅔ чашки сыра фета, раскрошенного
- Мята (предпочтительно свежая)
- Черный хлеб для сервировки
- Нагрейте масло в сковороде.
 Добавить лук и чеснок и обжарить до мягкости. Добавить фарш и обжаривать 3-4 минуты до коричневого цвета.
Добавить лук и чеснок и обжарить до мягкости. Добавить фарш и обжаривать 3-4 минуты до коричневого цвета. - Выложите помидоры на сковороду и добавьте томатное пюре и корицу, затем приправьте. Оставьте фарш на медленном огне 20 минут. По середине добавьте нут.
- Посыпьте фарш фетой и мятой. Подавать с поджаренным хлебом.
- Калорий — 177
- Белок — 5 г
- углеводов — 13 г
- Жиры — 13 г
- 1 столовая ложка оливкового масла
- 1 столовая ложка красного винного уксуса
- ¼ ч.л. хлопьев чили
- 1 столовая ложка измельченной мяты
- 120 г / ⅝ стакана нарезанных помидоров
- ½ арбуза, нарезанного кусочками
- 50 г / ⅔ чашки сыра фета, раскрошенного
- Для заправки смешайте масло, уксус, хлопья чили и мяту, а затем приправьте.

- Выложите в миску помидоры и арбуз. Полить заправкой, добавить фету и подавать.
- Калорий — 310
- Белок — 11 г
- углеводов — 39 г
- Жиры — 11 г
- 100 г / ½ стакана помидоров черри
- 1 огурец
- 6 оливок Каламата
- 2 больших обертки из муки грубого помола
- 50 г / ¼ чашки сыра фета
- 2 столовые ложки хумуса
- Помидоры нарезать, огурец нарезать соломкой, оливки расколоть и удалить косточки.
- Нагрейте лепешки.
- Намажьте хумус на пленку. В середину выложить овощную смесь и закатать.
- калорий — 417
- Белок — 19 г
- углеводов — 45 г
- Жиры — 17 г
- 1 столовая ложка оливкового масла
- 2 нарезанных красных луковицы
- 1 красный перец чили, очищенный от семян и нарезанный
- 1 зубчик чеснока, нарезанный ломтиками
- Пучок кориандра, стебли и листья нарезанные отдельно
- банка 800 г / 4 чашки помидоров черри
- 4 яйца
- черный хлеб для сервировки
- Нагрейте масло на сковороде с крышкой, затем готовьте лук, перец чили, чеснок и стебли кориандра в течение 5 минут до мягкости.
 Добавьте помидоры, затем тушите 8-10 минут.
Добавьте помидоры, затем тушите 8-10 минут. - Используя тыльную сторону большой ложки, сделайте 4 капли в соусе, затем разбейте каждое яйцо. Накройте сковороду крышкой, затем готовьте на слабом огне 6-8 минут, пока яйца не приготовятся по вашему вкусу. Посыпать листьями кориандра и подавать с хлебом.
- Калорий — 235
- Белок — 13 г
- углеводов — 38 г
- Жиры — 4 г
- 60 г / ⅔ чашки овсяных хлопьев
- 160 г / стакана греческого йогурта
- 175 г / л черника
- 1 чайная ложка меда
- Положите овес в кастрюлю с 400 мл воды.
 Нагрейте и помешивайте около 2 минут. Снять с огня и добавить треть йогурта.
Нагрейте и помешивайте около 2 минут. Снять с огня и добавить треть йогурта. - Перелить чернику в кастрюлю с медом и 1 столовой ложкой воды. Осторожно готовьте, пока черника не станет мягкой.
- Разложите кашу по мискам и добавьте оставшийся йогурт и чернику.
- Калорий — 177
- Белок — 5 г
- углеводов — 13 г
- Жиры — 13 г
- 1 апельсин, плюс цедра и сок 1
- 2 моркови, разрезанные пополам и нарезанные ножом
- 35 г / 1 ½ стакана рукколы / рукколы
- 1 авокадо, очищенный от косточек, очищенный и нарезанный ломтиками
- 1 столовая ложка оливкового масла
- Отрежьте дольки 1 апельсина и положите в миску с морковью, рукколой / рукколой и авокадо.
 Взбейте апельсиновый сок, цедру и масло взбейте. Перемешайте салат и приправьте.
Взбейте апельсиновый сок, цедру и масло взбейте. Перемешайте салат и приправьте. - Калорий — 479
- Белок — 43 г
- углеводов — 27 г
- Жиры — 21 г
- 200 г / 1 ⅓ чашки молодого картофеля
- 1 початок кукурузы
- 2 филе лосося без кожи
- 60 г / ⅓ чашки помидоров
- 1 столовая ложка красного винного уксуса
- 1 столовая ложка оливкового масла первого холодного отжима
- Пучок зеленого лука / зеленого лука, мелко нарезанный
- 1 столовая ложка мелко нарезанных каперсов
- горсть листьев базилика
- Варите картофель в кипящей воде до готовности, добавляя кукурузу на последние 5 минут.
 Слить и остудить.
Слить и остудить. - Для заправки смешайте уксус, масло, лук-шалот, каперсы, базилик и приправу.
- Нагрейте гриль до высокой температуры. Натрите лососем заправкой и готовьте очищенной стороной вниз 7-8 минут. Помидоры нарезать ломтиками и выложить на тарелку. Нарежьте картофель, вырежьте кукурузу из початков и выложите на тарелку. Добавьте лосось и сбрызните оставшейся заправкой.
- Калорий — 240
- Белок — 11 г
- углеводов — 22 г
- Жиры — 12 г
- 145 г / чашка сердце артишока в масле
- ½ столовых ложки вяленой томатной пасты
- ½ чайной ложки красного винного уксуса
- банка 200 г / 1 чашка бобов каннеллини, высушенных и промытых
- 150 г / ¾ стакана помидоров, разрезанных на четвертинки
- горсть маслин Каламата
- 2 зеленых луковицы, тонко нарезанных по диагонали
- 100 г / чашки сыра фета, раскрошенного
- Слейте воду из банки с артишоками, оставив 1-2 столовые ложки масла.
 Добавьте масло, вяленую томатную пасту и уксус и перемешайте до однородной массы. Приправить по вкусу.
Добавьте масло, вяленую томатную пасту и уксус и перемешайте до однородной массы. Приправить по вкусу. - Нарежьте артишоки и положите в миску. Добавьте фасоль каннеллини, помидоры, оливки, зеленый лук и половину сыра фета. Добавьте смесь масла артишока и переложите в сервировочную миску. Покрошите оставшийся сыр фета и подавайте.
- Калорий — 238
- Белок — 11 г
- углеводов — 34 г
- Жиры — 7 г
- 1 чайная ложка семян тмина
- щепотка чили в хлопьях
- 1 столовая ложка оливкового масла
- 300 г / 2 стакана моркови, вымытой и крупно натертой
- Красная чечевица 70 г / ⅓ чашки
- 500 мл / 2 ¼ чашки горячего овощного бульона
- 60 мл / чашки молока
- Греческий йогурт для сервировки
- Нагрейте большую кастрюлю и обжарьте семена тмина и хлопья чили в течение 1 минуты.
 Выкопайте ложкой примерно половину семян и отложите. Добавьте в сковороду масло, морковь, чечевицу, бульон и молоко и доведите до кипения. Варите на медленном огне 15 минут, пока чечевица не набухнет и не станет мягкой.
Выкопайте ложкой примерно половину семян и отложите. Добавьте в сковороду масло, морковь, чечевицу, бульон и молоко и доведите до кипения. Варите на медленном огне 15 минут, пока чечевица не набухнет и не станет мягкой. - Взбейте суп с помощью блендера или кухонного комбайна до однородного состояния. Приправить по вкусу и закончить ложкой греческого йогурта и небольшим количеством поджаренных специй.
- калорий — 452
- Белок — 6 г
- углеводов — 37 г
- Жиры — 25 г
- 400 г / 2 стакана помидоров
- 1 измельченный зубчик чеснока
- 1 столовая ложка каперсов, высушенных и ополоснутых
- 1 спелый авокадо, очищенный от косточек, очищенный и мелко нарезанный
- 1 маленькая красная луковица, очень тонко нарезанная
- 2 ломтика черного хлеба
- 2 столовые ложки оливкового масла
- 1 столовая ложка красного винного уксуса
- горсть небольших листьев базилика
- Порубите помидоры и выложите их в миску.
 Хорошо приправьте и добавьте чеснок, каперсы, авокадо и лук. Хорошо перемешайте и отставьте на 10 минут.
Хорошо приправьте и добавьте чеснок, каперсы, авокадо и лук. Хорошо перемешайте и отставьте на 10 минут. - Тем временем разорвите хлеб на куски и поместите в миску. Сбрызните половину оливкового масла и половину уксуса. Когда будете готовы к подаче, рассыпьте помидоры и листья базилика и сбрызните оставшимся маслом и уксусом. Перед подачей перемешать.
- Калорий — 473
- Белок — 36 г
- углеводов — 57 г
- Жиры — 25 г
- 100 г / ⅗ чашки киноа
- ½ красного чили, очищенного от семян и мелко нарезанного
- 1 измельченный зубчик чеснока
- 2 куриные грудки
- 1 столовая ложка оливкового масла первого холодного отжима
- 150 г / чашки помидоров, крупно нарезанных
- горсть черных оливок каламата без косточек
- ½ мелко нарезанного красного лука
- 50 г / ½ стакана сыра фета, раскрошенного
- пучок листьев мяты, мелко нарезанных
- сок и цедра ½ лимона
- Приготовьте киноа, следуя инструкциям на упаковке, затем промойте в холодной воде и тщательно слейте.

- Тем временем, бросьте куриное филе в оливковое масло с некоторыми приправами, перцем чили и чесноком. Выложите на горячую сковороду и готовьте по 3-4 минуты с каждой стороны или до готовности. Перенести на тарелку и отложить
- Затем положите в миску помидоры, оливки, лук, фету и мяту. Добавьте приготовленную киноа. Перемешайте оставшееся оливковое масло, лимонный сок и цедру и хорошо приправьте. Подавать с курицей сверху.
- Калорий — 473
- Белок — 11 г
- углеводов — 56 г
- Жиры — 25 г
- 100 г / ⅗ чашки киноа
- 3 столовые ложки оливкового масла
- 1 мелко нарезанный зубчик чеснока
- 2 моркови, нарезанные тонкой соломкой
- 150 г / 1 ⅔ лук-порей, нарезанный
- 1 головка брокколи, нарезанная мелкими соцветиями
- 50 г / ¼ стакана помидоров
- 100 мл / стакана овощного бульона
- 1 ч.
 л. томатного пюре
л. томатного пюре - сок ½ лимона
- Приготовьте киноа в соответствии с инструкциями на упаковке.Тем временем нагрейте на сковороде 3 столовые ложки масла, затем добавьте чеснок и быстро обжарьте в течение 1 минуты. Добавьте морковь, лук-порей и брокколи, затем жарьте, помешивая, 2 минуты, пока все не станет блестящим.
- Добавьте помидоры, смешайте бульон и томатное пюре, затем добавьте в сковороду. Накрыть крышкой и варить 3 минуты. Слейте воду из киноа и добавьте оставшееся масло и лимонный сок. Разложите по теплым тарелкам и выложите сверху овощи.
- калорий — 314
- Белок — 19 г
- углеводов — 33 г
- Жиры — 16 г
- 1 перец без семян и четвертинок
- 1 баклажан, нарезанный вдоль
- 2 кабачка, нарезанных вдоль
- 2 столовые ложки оливкового масла
- Для сусла
- 400 г / 2 стакана промытой фасоли
- 1 измельченный зубчик чеснока
- 100 мл / ½ стакана овощного бульона
- 1 столовая ложка нарезанного кориандра
- Нагрейте гриль.
 Выложите овощи на сковороде для гриля и слегка смажьте маслом. Жарьте на гриле, пока они не подрумянятся, переверните, снова смажьте маслом, затем жарьте до готовности.
Выложите овощи на сковороде для гриля и слегка смажьте маслом. Жарьте на гриле, пока они не подрумянятся, переверните, снова смажьте маслом, затем жарьте до готовности. - Тем временем выложить фасоль в сковороду с чесноком и бульоном. Доведите до кипения, затем тушите без крышки 10 минут. Примерно разомните картофельную машину. Разделите овощи и разотрите на 2 тарелки, сбрызните маслом и посыпьте черным перцем и кориандром.
- калорий — 408
- Белок — 15 г
- углеводов — 63 г
- Жиры — 11 г
- 1 столовая ложка оливкового масла
- ½ среднего лука, нарезанного
- 1 палочка сельдерея, нарезанная
- 1 чайная ложка молотого тмина
- 300 мл / 1 ¼ чашки горячего овощного бульона
- банка 200 г / 1 чашка нарезанных помидоров
- Банка 200 г / 1 чашка промытого и высушенного нута
- 50 г / чашки замороженных бобов
- цедра и сок ½ лимона
- кориандр и хлеб для сервировки
- Нагрейте масло в кастрюле, затем обжарьте лук и сельдерей в течение 10 минут, пока они не станут мягкими.
 Добавить тмин и обжаривать еще минуту.
Добавить тмин и обжаривать еще минуту. - Увеличьте огонь, затем добавьте бульон, помидоры, нут и черный перец. Тушить 8 минут. Добавьте бобы и лимонный сок и готовьте еще 2 минуты. Сверху посыпьте цедрой лимона и кориандром.
- калорий — 548
- Белок — 23 г
- углеводов — 58 г
- Жиры — 20 г
- 8 сырой молодой свеклы или 4 средних очищенных
- ½ столовой ложки сумаха
- ½ столовых ложки молотого тмина
- Банка 400 г / 2 стакана сливного и промытого нута
- 2 столовые ложки оливкового масла
- ½ чайной ложки лимонной цедры
- ½ чайной ложки лимонного сока
- 200 г / ½ стакана греческого йогурта
- 1 столовая ложка пасты из хариссы
- 1 ч.
 л. измельченных хлопьев красного перца чили
л. измельченных хлопьев красного перца чили - нарезанных листьев мяты для сервировки
- Нагреть духовку до 220C / 200C вентилятор / газ 7.Разделите свеклу пополам или четверть в зависимости от размера. Смешайте специи. На большом противне смешайте нут и свеклу с маслом. Приправить солью и посыпать специями. Снова перемешайте. Жарить 30 минут.
- Пока овощи готовятся, смешайте цедру лимона и сок с йогуртом. Взболтайте хариссу и разложите по миске. Сверху выложите свеклу и нут, посыпьте хлопьями чили и мятой.
Панкреатит возникает при активации пищеварительных ферментов. ile в поджелудочной железе, раздражая клетки, вызывая воспаление и рубцевание.Существует ряд признанных причин панкреатита, включая: (13)
ile в поджелудочной железе, раздражая клетки, вызывая воспаление и рубцевание.Существует ряд признанных причин панкреатита, включая: (13)
Следующие условия указывают на более высокий риск развития симптомов панкреатита:
Традиционные методы лечения
Не существует единого теста, который может выявить панкреатит . При появлении симптомов ваш врач назначит различные анализы, которые могут включать:
При появлении симптомов ваш врач назначит различные анализы, которые могут включать:
После постановки диагноза лечение панкреатита требует медицинского вмешательства, так как могут возникнуть осложнения. Легкие случаи острого панкреатита могут пройти без лечения, но тяжелые острые случаи могут вызвать опасные для жизни осложнения и потребовать госпитализации. (14)
(14)
Протоколы лечения будут определяться в зависимости от типа, имеющихся симптомов и тяжести симптомов. В острых случаях после госпитализации голодание даст поджелудочной железе возможность восстановиться.Как только воспаление будет под контролем, будут введены прозрачные жидкости и мягкая пища. Если воспаление не проходит, может потребоваться зонд для кормления, чтобы гарантировать, что пациент получает адекватное питание.
Боль, иногда сильная, является обычным явлением, и лечение как острой, так и хронической формы часто включает рецептурные обезболивающие.
Исследования показывают, что планы лечения различаются в зависимости от многих факторов, в том числе от того, является ли панкреатит наследственным или приобретенным. (15)
11 естественных способов профилактики и лечения симптомов панкреатита
Тяжелый приступ панкреатита может быть опасным для жизни; как можно скорее обратитесь за неотложной медицинской помощью.Симптомы хронического панкреатита часто можно контролировать путем изменения диеты и образа жизни. Кроме того, если вы подвержены риску развития панкреатита, внесение некоторых из этих изменений может помочь предотвратить развитие панкреатита.
1. Улучшите свой рацион . Диета играет огромную роль в развитии панкреатита, а также в выраженности симптомов и выздоровлении. Следуйте приведенным ниже рекомендациям по питанию, чтобы предотвратить панкреатит. (16)
Продукты, которых следует избегать:
Еда для удовольствия:
2. Альтернативные методы лечения боли . Боль, часто сильная, характерна для обоих типов панкреатита. Клиника Майо рекомендует следующие альтернативные методы лечения, чтобы облегчить боль и дискомфорт. (17)
3. Устранение дефицита питательных веществ. Согласно исследованиям, существует причинно-следственная связь между дефицитом определенных питательных веществ и развитием панкреатита. Простой анализ крови, чтобы определить, есть ли у вас дефицит витаминов A, C или E, а также селена , и каротиноидов, может помочь вам сделать правильный выбор питания.
4. Витаминные добавки: В обзоре клинических испытаний, опубликованных в журнале Advances in Nutrition, исследователей обнаружили, что все биоактивные витамины A, C, D, E и K перспективны для лечения рака поджелудочной железы. (20)
5. Омега-3 жирные кислоты: Показано, что добавление 1-2 столовых ложек каждый день высококачественной добавки омега-3 жирных кислот уменьшает воспаление и повышает иммунитет. В метаанализе, опубликованном в журнале Nutrients, добавка снижает риск смертности, инфекционных осложнений и сокращает продолжительность пребывания в больнице для пациентов с поджелудочной железой.Авторы поощряли крупномасштабные многоцентровые рандомизированные клинические испытания. (22)
6. Пробиотики. Показано, что добавление высококачественных пробиотических добавок для людей с острым панкреатитом уменьшает воспаление кишечника, дисфункцию органов и симптомы панкреатита. Для достижения наилучших результатов принимайте 50 миллиардов КОЕ пробиотиков в день, пока симптомы не исчезнут. Введение пробиотиков также поможет восстановить здоровье кишечника во время и после курса антибиотиков. (23, 24)
7.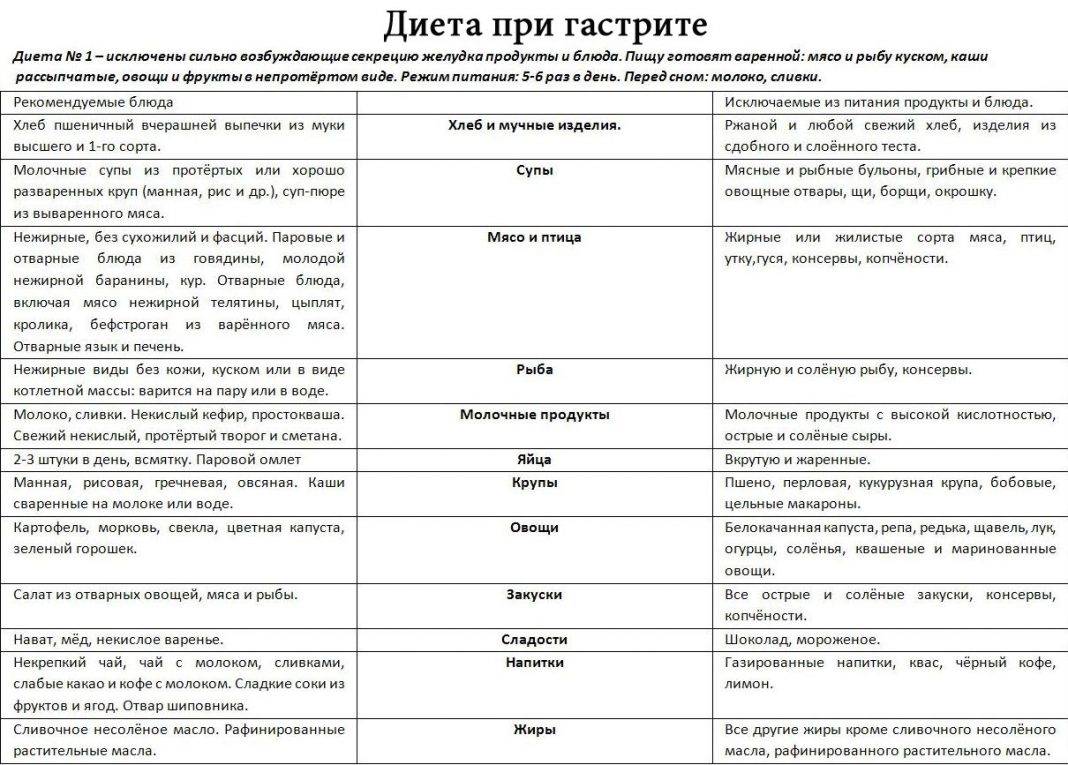 Зеленый чай. Согласно недавнему исследованию, регулярное употребление зеленого чая подавляет развитие и прогрессирование рака поджелудочной железы. Исследователи отмечают, что для женщин это приводит к снижению риска рака поджелудочной железы на 32 процента, и они также отмечают, что более низкая температура чая связана с его полезными свойствами. (25)
Зеленый чай. Согласно недавнему исследованию, регулярное употребление зеленого чая подавляет развитие и прогрессирование рака поджелудочной железы. Исследователи отмечают, что для женщин это приводит к снижению риска рака поджелудочной железы на 32 процента, и они также отмечают, что более низкая температура чая связана с его полезными свойствами. (25)
8. Родиола. Эта мощная трава-адаптоген, которая, как было доказано, увеличивает энергию и увеличивает мощность мозга, также улучшает функцию почек и поджелудочной железы у крыс.Принимайте от 350 до 500 миллиграммов родиолы два раза в день для поддержки иммунной системы и облегчения симптомов панкреатита. (26)
9. Гриб рейши. Используемый в холистической медицине, недавнее исследование хронического панкреатита показало, что Ganoderma lucidum (научное название гриба рейши ) увеличивает количество полезных бактерий. И исследователи отметили, что это исследование показывает потенциал использования этого гриба в качестве возможной терапии хронического панкреатита.Принимайте от 150 до 300 миллиграммов два раза в день, чтобы облегчить воспаление и повысить реакцию иммунной системы. (27)
И исследователи отметили, что это исследование показывает потенциал использования этого гриба в качестве возможной терапии хронического панкреатита.Принимайте от 150 до 300 миллиграммов два раза в день, чтобы облегчить воспаление и повысить реакцию иммунной системы. (27)
10. Экстракт виноградных косточек. Существует более 30 исследований экстракта виноградных косточек и панкреатита. Многие из этих исследований указывают на его защитный характер, особенно против раковых клеток. Также отмечается его противовоспалительный эффект и способность бороться с окислительным стрессом. Принимайте от 100 до 300 миллиграммов в день высококачественной добавки. (28)
11.Глютамин. Согласно исследованию, опубликованному в журнале Pancreatology, глутамин связан со значительным сокращением продолжительности пребывания в больнице и уменьшением осложнений у пациентов с острым панкреатитом. Добавьте три порции продуктов, богатых L-глутамином , например костный бульон, говядину травяного откорма и творог, стремясь получать в общей сложности 8–12 граммов каждый день. (29)
(29)
Особое примечание о грелине, лептине и мелатонине. Согласно исследованиям, эти три гормона значительно снижают тяжесть симптомов панкреатита и защищают ткань поджелудочной железы от воспалительного поражения.Может быть полезно узнать, как повысить уровень грелина и лептина . Сопротивляйтесь ограничению калорий, высыпайтесь и управляйте стрессом, избегайте обработанных пищевых продуктов и ешьте много белка, чтобы оптимизировать свой уровень. (30)
Меры предосторожности
Ключевые моменты
11 естественных способов профилактики и лечения симптомов панкреатита
Читать дальше: Как улучшить функцию печени за 6 шагов
Рак поджелудочной железы и проблемы с питанием
Рак поджелудочной железы и такие методы лечения, как хирургическое вмешательство, химиотерапия и лучевая терапия, могут повлиять на вашу способность есть, переваривать и усваивать пищу.Это может существенно повлиять на питание.
Общие проблемы включают:
В этом разделе представлены общие рекомендации по решению этих проблем. Что вы можете есть и пить, будет зависеть от ваших индивидуальных обстоятельств. У людей, которым сделана процедура Уиппла, может возникнуть много вопросов и опасений по поводу своего питания после операции. Приведенные ниже рекомендации могут быть полезны, когда вы начнете есть после операции.
Что вы можете есть и пить, будет зависеть от ваших индивидуальных обстоятельств. У людей, которым сделана процедура Уиппла, может возникнуть много вопросов и опасений по поводу своего питания после операции. Приведенные ниже рекомендации могут быть полезны, когда вы начнете есть после операции.
Диетологи являются экспертами в области питания, которые могут дать вам специализированный совет о том, как справиться с проблемами, связанными с питанием, и проблемами с питанием на разных этапах болезни.См. Ниже информацию о том, как найти диетолога.
См. «Питание и рак» или позвоните в Совет по борьбе с раком 13 11 20, чтобы поговорить с волонтером Cancer Connect, у которого был аналогичный опыт рака.
Пути лечения рака
Чтобы получить обзор того, чего ожидать на всех этапах лечения рака, прочтите или загрузите руководство What To Expect для рака поджелудочной железы (также доступно на арабском, китайском, греческом, хинди, итальянском, тагальском и вьетнамском языках — см. Подробности на сайт). Чего ожидать Руководство — это краткое руководство по тому, что рекомендуется для лучшей онкологической помощи в Австралии, от диагностики до лечения и не только.
Подробности на сайт). Чего ожидать Руководство — это краткое руководство по тому, что рекомендуется для лучшей онкологической помощи в Австралии, от диагностики до лечения и не только.
Пищевые добавки
Если вы не можете придерживаться сбалансированной диеты или теряете слишком много веса, ваш врач или диетолог могут посоветовать пищевые добавки, такие как Sustagen Hospital Formula, Ensure, Fortisip и Resource. Они содержат энергию, белок и другие питательные вещества. Добавки в виде порошка глюкозы обеспечивают мало питательных веществ и редко рекомендуются.
Пищевые добавки следует принимать в дополнение к обычным приемам пищи, то есть в качестве перекусов между приемами пищи. Они доступны в готовом виде в виде напитков или батончиков или в виде порошка, который можно смешивать с молоком, водой и едой. Спросите диетолога, где купить добавки, и посоветуйте вам их тип и количество.
На прием к диетологу
Диетологи работают во всех государственных и большинстве частных больниц. К вашему центру лечения рака может быть подключен диетолог — проконсультируйтесь со своим специалистом или координатором по лечению рака.
К вашему центру лечения рака может быть подключен диетолог — проконсультируйтесь со своим специалистом или координатором по лечению рака.
Австралийская ассоциация диетологов (DAA) также может помочь вам найти аккредитованного практикующего диетолога, который работает в вашем районе и специализируется на онкологических заболеваниях или имеет опыт работы с определенными клиническими состояниями. Посетите daa.asn.au или позвоните по номеру 1800 812 942.
Если ваш терапевт направит вас к диетологу, вы можете иметь право на скидку по программе Medicare. Большинство частных медицинских страховых компаний предоставляют скидки в зависимости от типа и уровня вашей страховки.
У DAA есть информация о типичной оплате частных консультаций диетолога.
Как справиться с диетическими проблемами
Плохой аппетит
Изменение вкуса или запаха
Диарея
Тошнота
История Яна
«После операции Уиппла я ел с трудом, и мне приходилось балансировать между собой.
«Я обнаружил, что быстро наедаюсь, но это помогало есть меньшими порциями.Я также не могу пить много жидкости. Об обеде, состоящем из чашки чая и супа, не может быть и речи.
«Мои вкусовые рецепторы изменились, и шоколад больше не привлекал, но мороженое было в порядке. Жирная пища совсем не усваивалась. Чем более необработанная пища, тем легче было с ней обращаться. Моя переносимость с годами увеличилась. , и метод проб и ошибок помог «.
Расскажите свою историю рака.
Рвота
Рвота может возникнуть в результате рака или его лечения.Некоторым людям нездоровится сама мысль о лечении, еде или запахе еды.
Сообщите своему врачу, если рвота длится более суток или если вы не можете удерживать жидкость, поскольку это может привести к обезвоживанию. Существует ряд эффективных лекарств от тошноты (которые известны как противорвотные). Если тот, который вам прописали, не работает, попросите попробовать другой тип.
Если у вас постоянная рвота, двенадцатиперстная кишка (первая часть тонкой кишки) может быть заблокирована, поэтому важно как можно скорее обратиться к врачу.При закупорке двенадцатиперстной кишки можно избавиться хирургическим путем.
Шаги к выздоровлению после рвоты
1 Делайте маленькие глотки
Не пытайтесь насиловать еду. Как можно чаще пейте небольшое количество жидкости. Попробуйте имбирный эль, холодный лимонад, слабый ликер или холодный яблочный или апельсиновый сок.
2 Ввести питательные жидкости
Если рвота прекратилась, но вы все еще чувствуете себя плохо, пейте напитки медленно, но частыми небольшими порциями. Начните с холодных или холодных напитков.Приготовьте молоко или морсы с небольшим количеством воды, чтобы они не были слишком крепкими. Вы также можете попробовать разбавленные жидкости, такие как прозрачный бульон или некрепкий чай.
Начните с холодных или холодных напитков.Приготовьте молоко или морсы с небольшим количеством воды, чтобы они не были слишком крепкими. Вы также можете попробовать разбавленные жидкости, такие как прозрачный бульон или некрепкий чай.
3 Начало твердой пищи
Затем съешьте небольшое количество твердой пищи, например, сухого печенья, тостов или хлеба с медом или джемом. Также хороши компоты и йогурт. Старайтесь регулярно есть небольшими порциями, а не три раза в день обильно.
4 Вернуться к обычному питанию
Как можно скорее увеличьте потребление пищи до тех пор, пока вы не перейдете на нормальную сбалансированную диету.Ограничьте потребление жирных продуктов, например жирного мяса или сливочных молочных продуктов. Ваш врач или диетолог может порекомендовать дополнительное питание (например, пищевые добавки) в хорошие дни, чтобы восполнить те дни, когда вы не можете нормально есть.
Диабет
Инсулин — это гормон, контролирующий количество сахара в крови. Диабет или высокий уровень сахара в крови могут возникнуть, если поджелудочная железа не вырабатывает достаточно инсулина. Вот почему у некоторых людей диабет развивается незадолго до диагностики рака поджелудочной железы (когда рак влияет на количество инсулина, которое может вырабатывать поджелудочная железа) или вскоре после операции (когда часть или вся поджелудочная железа была удалена).
Диабет или высокий уровень сахара в крови могут возникнуть, если поджелудочная железа не вырабатывает достаточно инсулина. Вот почему у некоторых людей диабет развивается незадолго до диагностики рака поджелудочной железы (когда рак влияет на количество инсулина, которое может вырабатывать поджелудочная железа) или вскоре после операции (когда часть или вся поджелудочная железа была удалена).
Способы лечения диабета варьируются от человека к человеку, но часто включают комбинацию диетических изменений и лекарств. Ваш терапевт может помочь вам справиться с этим заболеванием, но обычно вас направят к эндокринологу, специалисту по гормональным нарушениям. Вас также могут направить к диетологу за помощью в корректировке рациона.
Как справиться с диабетом
Ферментная заместительная терапия
Поджелудочная железа вырабатывает пищеварительные ферменты, помогающие расщеплять пищу.Когда у вас рак поджелудочной железы или вы перенесли операцию на поджелудочной железе, ваше тело может быть не в состоянии вырабатывать достаточное количество этих пищеварительных ферментов. Это влияет на способность организма переваривать пищу, особенно жиры и белки, и усваивать жизненно важные питательные вещества. Это часто называют экзокринной недостаточностью поджелудочной железы (PEI). Признаки PEI включают боль в животе; вздутие живота и сильный ветер; диарея или жирный стул (стул) бледного цвета, пенистый, жидкий и трудно смываемый; и похудание.
Признаки PEI включают боль в животе; вздутие живота и сильный ветер; диарея или жирный стул (стул) бледного цвета, пенистый, жидкий и трудно смываемый; и похудание.
Чтобы предотвратить эти симптомы, врач может назначить ферменты поджелудочной железы, иногда вместе с кислотоподавляющими лекарствами. Доза будет зависеть от ваших симптомов и диетического питания и будет адаптирована к ним. Чтобы добиться правильного баланса, может потребоваться время.
Прием ферментных добавок
Ключевые моменты
Эксперты-рецензенты:
Д-р Лоррейн Чантрилл, старший специалист по медицинской онкологии, Онкологический центр Кингхорн, больница Святого Винсента, и почетный научный сотрудник Института медицинских исследований Гарвана, Новый Южный Уэльс; Дженнифер Арена, координатор по лечению рака поджелудочной железы и нейроэндокринной системы, Онкологический центр Северного Сиднея, Королевская больница Северного побережья и Северный институт рака, Новый Южный Уэльс; Д-р Майкл Бриффа, Паллиативная служба Южной Аделаиды, Медицинский центр Флиндерс, Южная Америка; Рэйчел Корбетт, 13 11 20 консультант, Онкологический совет Виктории; A / профессор Ник О’Рурк, Университет Квинсленда, заведующий кафедрой общей хирургии, руководитель отделения гепатобилиарной хирургии, Королевский Брисбен и женская больница, QLD; Стив Пендри, потребитель; Кейли Шнайд, аккредитованный практикующий диетолог, Северный институт рака и Wellac Lifestyle, Новый Южный Уэльс; Дин Стэндли, потребитель.
Скачать буклет Заказать буклет БЕСПЛАТНО Посмотреть вебинар
Что нужно знать о панкреатите собак
Панкреатит собак — это воспаление поджелудочной железы, которое может поражать окружающие ткани и органы, например печень. Панкреатит может быть хроническим или острым и обычно развивается после приема пищи с высоким содержанием жира. Поджелудочная железа выделяет в тонкий кишечник пищеварительные ферменты, способствующие перевариванию белков и крахмала.Употребление жирной пищи может стимулировать перепроизводство ферментов, вызывая опасное накопление. Когда поджелудочная железа воспаляется, она больше не может эффективно выполнять свою работу.
Панкреатит может варьироваться от легкой до тяжелой, и даже при своевременной и тщательной ветеринарной помощи может наступить смерть. Сахарный диабет, дыхательная недостаточность и воспалительные реакции всего тела могут быть результатом панкреатита.
Симптомы, на которые следует обратить внимание: рвота, диарея, обезвоживание, анорексия, болезненность в животе, респираторная недостаточность и депрессия.
Если вы заметили какой-либо из этих симптомов, лучше немедленно обратиться к ветеринару. Как можно быстрее вылечить панкреатит — это лучший результат для вашего питомца.
Ваш ветеринар может провести диагностическое обследование. Диагностические тесты могут включать в себя анализы крови, такие как cPLI, CBC, электролитный и химический анализ функции поджелудочной железы, а также функции печени. Другие диагностические тесты, которые используются, — это рентгенограммы, ультразвук и иногда прямая биопсия ткани поджелудочной железы.
Очень важно, чтобы животные перестали принимать оральное питание, чтобы предотвратить дальнейшее раздражение поджелудочной железы. В случае панкреатита вероятна госпитализация для оказания поддерживающей жидкостной терапии, электролитных добавок и мониторинга химического состава крови. Во время пребывания в больнице из-за панкреатита вашему питомцу может потребоваться обезболивание. Обезболивание можно получить с помощью пластырей, постоянного капельного в / в введения или подкожных инъекций. Чрезвычайно важно поддерживать надлежащий контроль над болью, потому что боль препятствует процессу заживления.
Чрезвычайно важно поддерживать надлежащий контроль над болью, потому что боль препятствует процессу заживления.
Чтобы избежать панкреатита, не кормите своих питомцев диетами с высоким содержанием жиров и жирных пищевых отходов. К собакам с большей вероятностью развития панкреатита относятся суки среднего и старшего возраста с избыточным весом. Породы собак, более подверженные панкреатиту, включают питбультерьеров, бишонов, йоркширских терьеров и миниатюрных шнауцеров.
Панкреатит считается «праздничным» заболеванием или болезнью, потому что собакам часто дают в это время жирные праздничные продукты, такие как индейка или ветчина.Эти жирные продукты могут легко вызвать воспалительную реакцию поджелудочной железы. Чтобы избежать этого, не кормите отходами со стола и обязательно скажите своим гостям, чтобы они не кормили отходами со стола все время, но особенно в праздничные дни.
Ветеринарная клиника MaRiLa — это альтернативная / традиционная ветеринарная клиника, расположенная по адресу 41 Glacier Edge Square, Мэдисон. MaRiLa теперь предлагает комплексный уход — идеально подходит для домашних животных с хроническими кожными заболеваниями. Для получения дополнительной информации звоните (608) 798-1887, посетите http: // www.marilaveterinaryclinic.com или напишите по адресу [email protected].
MaRiLa теперь предлагает комплексный уход — идеально подходит для домашних животных с хроническими кожными заболеваниями. Для получения дополнительной информации звоните (608) 798-1887, посетите http: // www.marilaveterinaryclinic.com или напишите по адресу [email protected].
Эфирные масла и добавки для лечения панкреатита
Мэри Хесс, DVM
Как только острый панкреатит взят под контроль, есть комплексные возможности для ускорения заживления поджелудочной железы. Эфирные масла и добавки используются для восстановления поджелудочной железы. Чтобы справиться с этим заболеванием, необязательно принимать внутрь эфирные масла.Восполнение запасов витаминов и минералов, а также использование пребиотиков и пробиотиков, эфирных масел, таких как имбирь, мускатный орех и перечная мята, могут помочь в процессе заживления, а также облегчить боль.
Важно проконсультироваться с ветеринаром, имеющим опыт использования добавок и эфирных масел, прежде чем использовать их для лечения домашнего животного, выздоравливающего от панкреатита. Введение эфирных масел и других пищевых добавок следует проводить только по рекомендации врача из-за возможности повторного нарушения работы желудочно-кишечного тракта.
Введение эфирных масел и других пищевых добавок следует проводить только по рекомендации врача из-за возможности повторного нарушения работы желудочно-кишечного тракта.
По вопросам использования эфирных масел и добавок обращайтесь в ветеринарную клинику MaRiLa по телефону (608) 798-1887.
7-дневный план питания при панкреатите (PDF и меню)
Панкреатит возникает, когда воспаляется поджелудочная железа, вырабатывающая пищеварительные ферменты.
Поджелудочная железа производит инсулин и пищеварительные ферменты, но эти ферменты могут в конечном итоге вызвать раздражение самого органа. Это раздражение может помешать поджелудочной железе выполнять свою функцию, и это состояние называется панкреатитом.
Из-за того, что поджелудочная железа и пищеварительная система находятся в непосредственной близости, то, что вы выбираете, может иметь большое влияние.
Хотя воспаление панкреатита часто вызывается камнями в желчном пузыре, хронический панкреатит еще более тесно связан с вашим повседневным питанием.
Эта статья расскажет обо всем, что вам нужно знать о соблюдении диеты, которая поможет при панкреатите, и предложит примерный 7-дневный план, которому нужно следовать.
Вы можете сразу перейти к 7-дневному плану в формате pdf здесь.
Посмотреть 7-дневный план питания при панкреатите PDF
Диетические продукты для панкреатита
Короче говоря, диета, благоприятная для поджелудочной железы, содержит много белка из нежирного мяса и содержит мало животных жиров или простых сахаров.
Это означает, что вы должны получать большинство источников белка из птицы, морепродуктов и нежирных молочных продуктов.
Если вы едите красное мясо, убедитесь, что вы получаете постное мясо с пониженным содержанием насыщенных жиров.
Эти продукты должны составлять большую часть вашего рациона:
Хронический панкреатит часто вызывает недоедание, так как поджелудочная железа не работает так эффективно. Вы должны знать, что витамины A, D, E и K чаще всего возникают из-за панкреатита.
Дефицит витаминов из-за мальабсорбции может вызвать остеопороз, проблемы с пищеварением и другие симптомы.
Диетические продукты при панкреатите, которых следует избегать
Вот виды продуктов, которые следует ограничивать или избегать:
В частности, приготовленные или жареные во фритюре продукты могут вызвать обострение панкреатита. Очищенные зерна, такие как белый хлеб, мука и рис, также могут быть проблематичными, поскольку вызывают резкий скачок уровня инсулина.
Алкоголь также может усугубить приступ острого панкреатита и способствовать развитию хронического панкреатита. Многие из нас уже слишком много пьют, а чрезмерное употребление алкоголя связано с повышенным риском рака поджелудочной железы (1, 2, 3).
Выбор диеты при панкреатите
Некоторые исследования показывают, что некоторые люди могут переносить примерно 30-40% своих калорий из жиров, если они поступают из цельных растительных источников или триглицеридов со средней длиной цепи (MCT).
Другие могут обнаружить, что они работают лучше с меньшим количеством жиров в своем рационе, но в целом вам нужна диета со средним содержанием жиров , преимущественно на растительной основе и с низким содержанием насыщенных жиров.
Средиземноморская диета хорошо соответствует этим требованиям.
Основное внимание в нем уделяется упомянутым выше продуктам, а не насыщенным жирам — жиры из здоровых источников, такие как оливковое масло первого отжима.
Многие ведущие организации поддерживают средиземноморскую диету при панкреатите, а также общее состояние здоровья, в том числе:
Он также неизменно возглавляет список лучших диет, которым следует придерживаться, как из-за того, насколько он полезен, так и из-за того, насколько устойчиво ему следовать в долгосрочной перспективе. US News оценили ее как диету номер 1.
Это отлично подходит для людей, которым нужно долгосрочное решение, которого они могут придерживаться навсегда, а не краткосрочное решение.
Различные исследования показали, что средиземноморская диета может помочь при ряде заболеваний, связанных со здоровьем, таких как:
План диеты при панкреатите
Примерное меню диеты при панкреатите
В план питания входят рецепты на завтрак, обед и ужин.
| Завтрак | Обед | Ужин | |
|---|---|---|---|
| Понедельник | Банановый йогурт в горшочках | Салат из фасоли Каннеллини | Quick Moussaka |
| Вторник | Салат из томатов и арбуза | Острые овощные обертывания | Яйца, запеченные с пряностями в помидорах |
| Среда | Чаша для черники и овса | Салат из моркови, апельсина и авокадо | Лосось с картофелем и кукурузным салатом |
| Четверг | Банановые баночки для йогурта | Смешанный салат из фасоли | Пряный суп из моркови и чечевицы |
| Пятница | Салат из помидоров и арбуза | Салат Панцанелла | Средняя курица, киноа и греческий салат |
| Суббота | Чаша для черники и овса | Киноа и жареные овощи | Овощи на гриле с фасолевым пюре |
| Sunday | Банановый йогурт в горшочках | Марокканский суп из нута | Острый средиземноморский салат из свеклы |
Закуски рекомендуются между приемами пищи. Некоторые хорошие закуски включают:
Некоторые хорошие закуски включают:
Посмотреть 7-дневный план питания при панкреатите PDF
День 1: Понедельник
Завтрак: банановый йогурт в горшочках
Питание
Время приготовления: 5 минут
Ингредиенты (на 2 персоны)
Инструкции
Обед: салат из фасоли каннеллини
Питание
Время приготовления: 5 минут
Ингредиенты (на 2 персоны)
Инструкции
Ужин: Мусака
Питание
Время приготовления + время приготовления: 30 минут
Ингредиенты (на 2 персоны)
Инструкции
Посмотреть 7-дневный план питания при панкреатите PDF
День 2: вторник
Завтрак: салат из помидоров и арбуза
Питание
Время приготовления + время приготовления: 5 минут
Ингредиенты (на 2 персоны)
Инструкции
Обед: острые овощные роллы
Питание
Время приготовления + время приготовления: 10 минут
Ингредиенты (на 2 персоны)
Инструкции
Ужин: яичница с пряными помидорами
Питание
Время приготовления + время приготовления: 25 минут
Ингредиенты (на 2 персоны)
Инструкции
Посмотреть 7-дневный план питания при панкреатите PDF
День 3: среда
Завтрак: Чаша для черники и овса
Питание
Время приготовления + время приготовления: 10 минут
Ингредиенты (на 2 персоны)
Инструкции
Обед: салат из моркови, апельсина и авокадо
Питание
Время приготовления + время приготовления: 5 минут
Ингредиенты (на 2 персоны)
Инструкции
Ужин: лосось с картофелем и кукурузным салатом
Питание
Время приготовления + время приготовления: 30 минут
Ингредиенты (на 2 персоны)
Инструкции
Посмотреть 7-дневный план питания при панкреатите PDF
День 4: четверг
Завтрак: банановый йогурт в горшочках
Обед: салат из фасоли
Питание
Время приготовления + время приготовления: 10 минут
Ингредиенты (на 2 персоны)
Инструкции
Ужин: пряный суп из моркови и чечевицы
Питание
Время приготовления + время приготовления: 25 минут
Ингредиенты (на 2 персоны)
Инструкции
Посмотреть 7-дневный план питания при панкреатите PDF
День 5: Пятница
Завтрак: салат из помидоров и арбуза
Обед: салат Панзанелла
Питание
Время приготовления + время приготовления: 10 минут
Ингредиенты (на 2 персоны)
Инструкции
Ужин: курица, лебеда и греческий салат
Питание
Время приготовления + время приготовления: 20 минут
Ингредиенты (на 2 персоны)
Инструкции
Посмотреть 7-дневный план питания при панкреатите PDF
День 6: суббота
Завтрак: Чаша для черники и овса
Обед: киноа и жареные овощи
Питание
Время приготовления + время приготовления: 30 минут
Ингредиенты (на 2 персоны)
Инструкции
Ужин: овощи на гриле с фасолевым пюре
Питание
Время приготовления + время приготовления: 40 минут
Ингредиенты (на 2 персоны)
Инструкции
Посмотреть 7-дневный план питания при панкреатите PDF
День 7: воскресенье
Завтрак: банановый йогурт в горшочках
Обед: марокканский суп из нута
Питание
Время приготовления + время приготовления: 25 минут
Ингредиенты (на 2 персоны)
Инструкции
Ужин: острый средиземноморский свекольный салат
Питание
Время приготовления + время приготовления: 40 минут
Ингредиенты (на 2 персоны)
Инструкции
Посмотреть 7-дневный план питания при панкреатите PDF
Список покупок по диете при панкреатите
Этот список покупок соответствует 7-дневному плану для 2 человек.Закуски не включены.
Посмотреть 7-дневный план питания при панкреатите PDF
Жизнь после еды
Больше рецептов на сайте
Ваше путешествие не закончится после 7 дней здоровой средиземноморской диеты с СПКЯ. Речь идет о поиске рецептов, которые могут стать основными продуктами питания в вашем доме, и формировании устойчивых пищевых привычек.
Речь идет о поиске рецептов, которые могут стать основными продуктами питания в вашем доме, и формировании устойчивых пищевых привычек.
У нас уже есть множество рецептов в Интернете. Просто воспользуйтесь функцией поиска на нашей домашней странице, если вы ищете конкретный ингредиент, или загляните на нашу страницу рецептов.
Вы также можете подписаться на наш 28-дневный план, чтобы получить более 100+ рецептов и 4-недельный план питания.
Раскрытие информации
Мы хотели бы воспользоваться моментом, чтобы отметить, что этот пост предназначен только для информационных целей. Он не претендует на предоставление медицинских консультаций или возможность лечения какого-либо заболевания. Если у вас есть какие-либо опасения по поводу своего здоровья, пожалуйста, свяжитесь со своим врачом, прежде чем вносить изменения.
.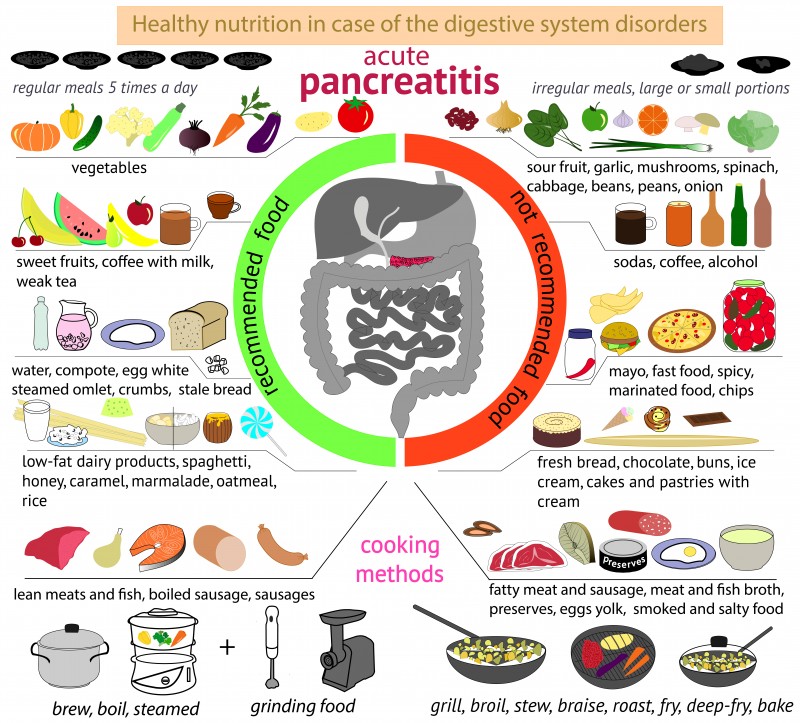


 Любое траволечение должно проводиться по согласованию и под контролем врача. Недопустимо заменять или полностью отказываться от лекарств на свое усмотрение.
Любое траволечение должно проводиться по согласованию и под контролем врача. Недопустимо заменять или полностью отказываться от лекарств на свое усмотрение. слить воду, затем еще раз залить траву водой и оставить настаиваться.
слить воду, затем еще раз залить траву водой и оставить настаиваться.








 Травы смешивают, толкут в ступке и убирают на хранение в темное место. Ежедневно из банки берут 2 ст. ложки смеси, заваривают их 450 мл кипятка и держат на медленном огне 10–12 минут. Готовый процеженный настой делят на 3 части и выпивают перед основными приемами пищи.
Травы смешивают, толкут в ступке и убирают на хранение в темное место. Ежедневно из банки берут 2 ст. ложки смеси, заваривают их 450 мл кипятка и держат на медленном огне 10–12 минут. Готовый процеженный настой делят на 3 части и выпивают перед основными приемами пищи.


 (18)
(18) 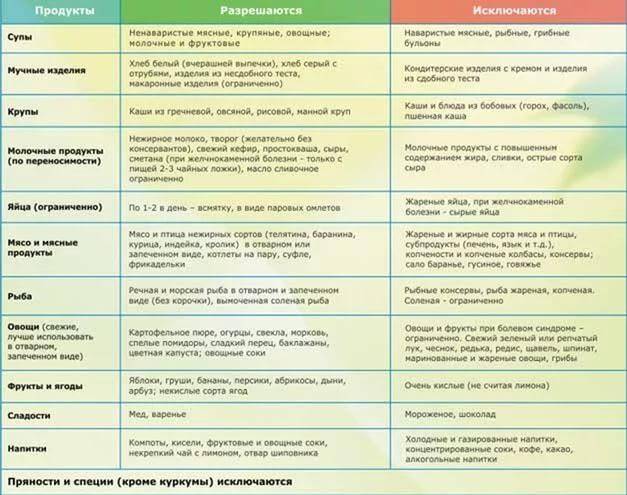










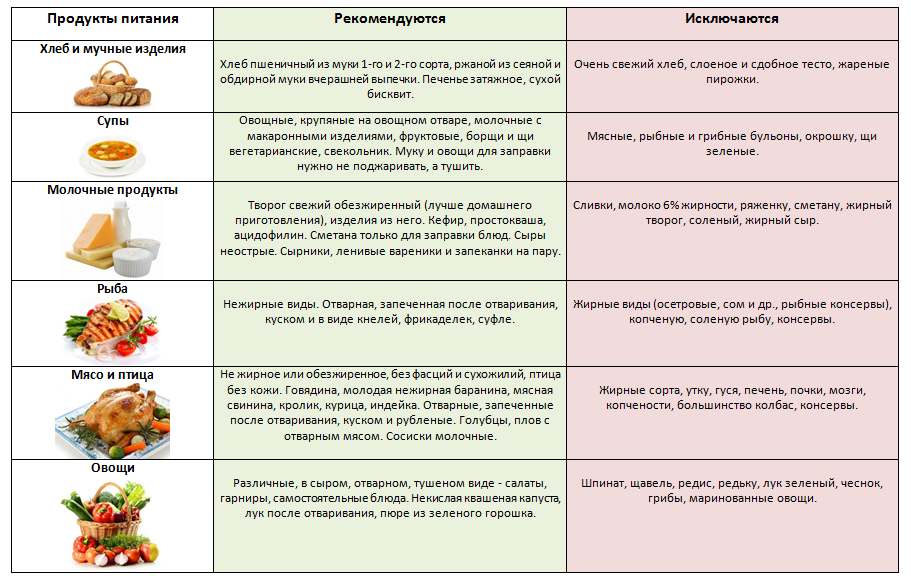
 Более жирные фрукты и овощи, такие как авокадо, подходят в умеренных количествах.
Более жирные фрукты и овощи, такие как авокадо, подходят в умеренных количествах.  г чеддер и бри) и цельное молоко содержит много насыщенных жиров
г чеддер и бри) и цельное молоко содержит много насыщенных жиров 
 Добавить лук и чеснок и обжарить до мягкости. Добавить фарш и обжаривать 3-4 минуты до коричневого цвета.
Добавить лук и чеснок и обжарить до мягкости. Добавить фарш и обжаривать 3-4 минуты до коричневого цвета. 
 Добавьте помидоры, затем тушите 8-10 минут.
Добавьте помидоры, затем тушите 8-10 минут.  Нагрейте и помешивайте около 2 минут. Снять с огня и добавить треть йогурта.
Нагрейте и помешивайте около 2 минут. Снять с огня и добавить треть йогурта.  Взбейте апельсиновый сок, цедру и масло взбейте. Перемешайте салат и приправьте.
Взбейте апельсиновый сок, цедру и масло взбейте. Перемешайте салат и приправьте.  Добавьте масло, вяленую томатную пасту и уксус и перемешайте до однородной массы. Приправить по вкусу.
Добавьте масло, вяленую томатную пасту и уксус и перемешайте до однородной массы. Приправить по вкусу.  Выкопайте ложкой примерно половину семян и отложите. Добавьте в сковороду масло, морковь, чечевицу, бульон и молоко и доведите до кипения. Варите на медленном огне 15 минут, пока чечевица не набухнет и не станет мягкой.
Выкопайте ложкой примерно половину семян и отложите. Добавьте в сковороду масло, морковь, чечевицу, бульон и молоко и доведите до кипения. Варите на медленном огне 15 минут, пока чечевица не набухнет и не станет мягкой. 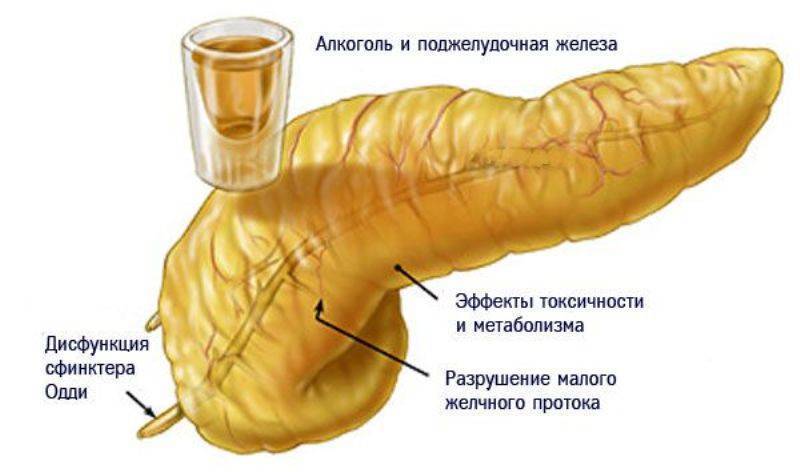 Хорошо приправьте и добавьте чеснок, каперсы, авокадо и лук. Хорошо перемешайте и отставьте на 10 минут.
Хорошо приправьте и добавьте чеснок, каперсы, авокадо и лук. Хорошо перемешайте и отставьте на 10 минут. 
 л. томатного пюре
л. томатного пюре  Выложите овощи на сковороде для гриля и слегка смажьте маслом. Жарьте на гриле, пока они не подрумянятся, переверните, снова смажьте маслом, затем жарьте до готовности.
Выложите овощи на сковороде для гриля и слегка смажьте маслом. Жарьте на гриле, пока они не подрумянятся, переверните, снова смажьте маслом, затем жарьте до готовности.  Добавить тмин и обжаривать еще минуту.
Добавить тмин и обжаривать еще минуту. 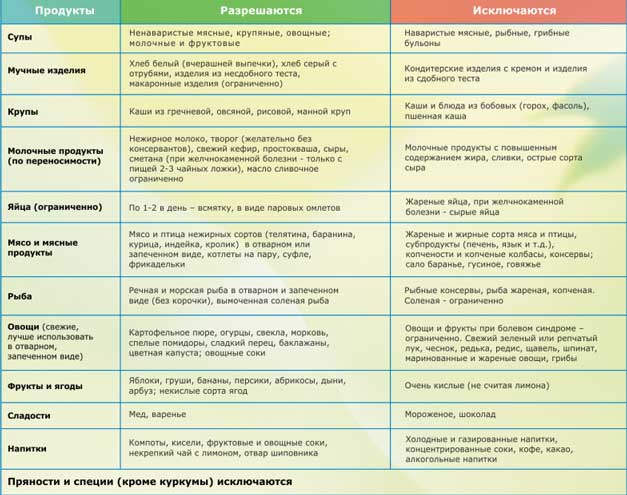 л. измельченных хлопьев красного перца чили
л. измельченных хлопьев красного перца чили